inflamaţie
introducere
Inflamarea poate fi înțeleasă ca un semn al activării sistemului imunitar.
Motivul pentru care sistemul imunitar este activat variază de la persoană la persoană. Patogeni, substanțe străine, leziuni și prezența unei boli autoimune sunt posibile cauze care pot fi responsabile pentru apariția inflamației.
Reacția imună, care se manifestă de obicei cu simptome precum umflarea, înroșirea, supraîncălzirea și durerea, se presupune că elimină cauza inflamației. Acesta este un proces foarte complex care implică activarea diferitelor sisteme.
Aproape fiecare parte a corpului și organului poate fi afectată de inflamație. Se face o distincție nu numai între diferitele localizări ale inflamației, ci și în funcție de cursul de timp (cronic sau acut) al bolii. Diferitele componente ale lichidului inflamator servesc, de asemenea, la diferențierea dintre tipurile de inflamație.
Ce este inflamația?
O inflamație, în vorbire medicală marcată cu sfârșitul -itei (Hepatită, amigdalită), este o reacție naturală a organismului la un stimul extern sau intern dăunător, cu scopul de a elimina această influență. Este o expresie a activării pronunțate a sistemului imunitar și este menită să inițieze procesul de vindecare. Contextul este că reacția inflamatorie încetinește fluxul de sânge în zona afectată și crește permeabilitatea pereților vasculari, astfel încât celulele imune să poată curge în zona afectată și să lupte cu declanșatorul. Acest lucru poate fi observat în umflarea și înroșirea, iar supraîncălzirea îmbunătățește, de asemenea, circulația sângelui. Durerea se asigură că partea deteriorată a corpului este mai scutită. Aceste mecanisme sunt susținute de o interacțiune foarte complexă între substanțele mesagerului și celulele sistemului imunitar.
Inflamarea poate fi localizată într-o parte a corpului, un organ sau o regiune a corpului sau poate rula sistemic în tot corpul. Inflamarea poate fi diferențiată în bacterii, virale sau abacteriene în funcție de factorii declanșatori. În plus, se împarte în inflamații acute sau cronice în funcție de cursul de timp și în funcție de tipul de fluide care se scurg în seroase, purulente sau fibrinoase.
În general, orice stimul care depășește cu mult nivelul normal poate provoca inflamații, cum ar fi de asemenea temperaturi extreme sau traume. Cea mai frecventă este inflamația bacteriană. Bacteriile ar putea intra în organism prin răni sau alte deschideri ale corpului, se pot multiplica și provoca inflamații. Uneori ajung în alte zone prin sânge. Inflamația bacteriană se caracterizează prin formarea de puroi, care constă în principal din bacteriile distruse și celulele imune explozate, în special macrofage. Exemple sunt tăieturi inflamate sau otită medie, dar pneumonia sau infecția tractului urinar este de obicei o infecție bacteriană.
De asemenea, virusurile pot provoca inflamații, care sunt adesea mai puțin acute decât cele bacteriene, dar uneori mai dificil de tratat, deoarece inflamația virală nu răspunde la antibiotice. Exemple sunt inflamația ochiului și în zona ORL. O răceală acută cu nasul curgător și sinuzită este în cea mai mare parte virală. O bine-cunoscută inflamație virală internă este hepatita. Dacă inflamația este abacteriană sau mai bine spusă sterilă, niciun patogen nu este responsabil pentru daune. Sunt luate în considerare cauze precum căldura, frigul, vânătăile sau reacțiile alergice la materialele străine din organism. Practic, orice stimul excesiv poate activa sistemul imunitar și poate declanșa inflamația.
Niveluri de inflamație în sânge
Pe lângă semnele vizibile extern, inflamația provoacă și modificări ale anumitor valori ale sângelui. Un medic poate utiliza de obicei aceste valori pentru a determina dacă există o inflamație în corpul persoanei.
O valoare binecunoscută a sângelui, a cărei concentrație în sânge este întotdeauna examinată dacă este suspectată inflamație în organism, este așa-numita proteină C-reactivă (valoarea CRP).
Este o proteină care se formează în ficat și, ca parte a sistemului imunitar, crește în organism atunci când există inflamație. CRP este o valoare relativ nespecifică, deoarece CRP poate fi utilizat pentru a identifica dacă există o inflamație în organism, dar cu greu este posibilă diferențierea dintre cauzele reacției inflamatorii și localizarea acestora.
Doriți să știți cum vă puteți reduce valoarea CRP? - Citiți apoi următorul articol Cum pot să scad valoarea CRP?
Rata de sedimentare (ESR) poate ajuta, de asemenea, la determinarea inflamației cu caracter nespecific. Timpul necesar pentru ca componentele solide să scadă într-un test standardizat pot oferi o indicație a unei inflamații existente.
O examinare detaliată a globulelor albe din sânge (leucocite) poate fi mai specifică. Acestea sunt o parte importantă a sistemului imunitar. În plus față de numărul absolut al acestor celule, distribuția numărului de leucocite diferite poate oferi o indicație dacă, de exemplu, paraziții sau bacteriile sunt responsabile pentru inflamație.
În cele din urmă, așa-numita procalcitonină poate oferi și o indicație a cauzei inflamației. Dacă această valoare crește brusc, aceasta indică prezența unei inflamații de origine bacteriană.
Citiți mai multe despre acest subiect Niveluri de inflamație în sânge
Semne de inflamație
Modul clasic de inflamație este cele 5 semne de înroșire a inflamației (rubor), Supraîncălzire (Calor), Umflătură (tumoare), Durere (dolor) și funcție limitată (Functio laesa) vizibil.Următoarele pot fi observate: Unul dintre primele semne de inflamație este o înroșire rapidă a pielii, care este un semn al creșterii fluxului sanguin. Datorită circulației sanguine mai bune, puteți detecta supraîncălzirea zonei afectate cu mâna goală. În timp, țesutul afectat se umflă rapid, se dezvoltă o umflătură parțial vizibilă și pielea începe să se întindă. Ca un semn suplimentar al inflamației, inflamația provoacă uneori dureri severe, care sunt uneori descrise ca palpitante / înjunghiere în același timp cu pulsul. În cele din urmă se dezvoltă semnul inflamației funcio laesa. Aceasta înseamnă că, datorită durerii și umflăturii, zona afectată nu mai poate fi utilizată în măsură normală, ceea ce trebuie înțeles ca o funcție de protecție a organismului. De exemplu, dacă vă tăiați degetul și dezvoltați o inflamație locală, nu mai puteți utiliza acest deget complet, deoarece presiunea și mișcarea declanșează durerea, iar vorbirea este dificilă în contextul unei dureri în gât. Aceasta pentru a preveni o creștere a pagubelor.
Pe lângă aceste semne tipice de inflamație, există și alte simptome care pot apărea în paralel cu inflamația. Aceasta poate duce la formarea vizibilă de puroi dintr-o rană, care se scurge sau poate fi stoarsă. Dacă inflamația este majoră sau internă, rezultatul este febră în majoritatea cazurilor. Acest lucru poate fi, de ex. pneumonia severă depășește, de asemenea, 40 ° C. Pe lângă aceste semne clinice, alte semne de inflamație pot fi determinate în cabinetul medicului sau în spital. Testul de sânge dezvăluie un număr crescut de globule albe, care reprezintă celulele de apărare ale organismului. Acestea sunt produse din ce în ce mai mult pentru a combate inflamația. Un marker utilizat frecvent pentru inflamație care nu este evident este proteina C-reactive (CRP), un parametru de rutină în medicina internă. Pro-calcitonina (PCT) este specifică inflamațiilor bacteriene.
Ce sunt antiinflamatoarele?
Conceptul așa-numitelor Anti-inflamatoarele descrie a Grup de droguri, care poate ameliora simptomele inflamației. Cele conținute în medicație Ingredientele active diferă dar uneori foarte diferite unele de altele, motiv pentru care medicamentele inhibă inflamația este foarte diferit. Domeniile de aplicare pot diferi unele de altele, în funcție de grupul de ingrediente active.
Numărul diferitelor medicamente antiinflamatoare este foarte lung. Cele mai cunoscute sunt antiinflamatoarele grupului numite antiinflamatoare nesteroidiene AINS numit. Aceste medicamente aparțin acidului acetilsalicilic al grupului (Aspirin), ibuprofen sau Diclofenac numără, inhibă producerea anumitor substanțe care, printre altele, sunt responsabile pentru simptomele inflamației. Dacă inflamația este severă, se pot utiliza imunosupresoare, care inhibă diferite componente ale sistemului imunitar.
Când este necesar să luați antibiotice?
La antibiotice sunt medicamente care Inhibați creșterea bacteriilor sau Atacați bacteriile în sine. Prin urmare, antibioticele pot ajuta la tratarea cu succes a mai multor inflamații diferite. Cu toate acestea, trebuie să aveți grijă să vă asigurați că antibioticele ajută doar dacă inflamația este cauzată de bacterii.
Dacă nu bacteriile, dar de exemplu a Virus sau materie străină responsabilă de inflamație luarea antibioticelor nu va ajuta la tratarea acestora.
Pentru a afla dacă este de fapt o infecție bacteriană ar trebui A consultat un medic deveni. Cu ajutorul anamnezei, precum și examinarea fizică și analiza valorilor specifice ale inflamației din sânge, acest lucru poate determina dacă este o inflamație bacteriană și dacă are sens să ia antibiotice în cazul individual.
Acolo Antibioticele necesită întotdeauna o rețetă Odată ce diagnosticul a fost făcut, medicul curant poate prescrie un medicament adecvat. Dacă este necesar, trebuie să fie prelevat un eșantion de celule inflamatorii pentru a ajusta medicația cu antibiotice în timpul tratamentului.
Inflamatii in corpul uman
Pe lângă o reacție inflamatorie vizibilă extern, inflamația poate avea loc și în organism. În funcție de cum și de unde are loc inflamația, aceasta poate fi o expresie a unor imagini clinice grave sau poate fi mai insidioasă și fără simptome clare. Aproape fiecare sistem de organe din corp poate fi afectat, tractul urinar, plămânii, intestinele sau articulațiile sunt adesea afectate. Inflamația se poate răspândi și la alte sisteme. Pe lângă simptomele specifice în fiecare caz, inflamația din organism se manifestă și prin simptome precum febră sau frisoane, iar pacientul se simte bolnav și performanțe slabe. Un curs sever de inflamație în organism este acela septicemie. Aceasta este o reacție inflamatorie care are loc în întregul corp și este cauzată de bacterii și poate pune viața în pericol. Pentru a clarifica dacă există inflamație în organism, medicul poate consulta parametrii din sânge, pe lângă examenul clinic. Inflamarea este arătată aici printr-o creștere a globulelor albe din sânge și a unei proteine C-reactive crescute (CRP), inflamația cronică poate duce și la anemie.
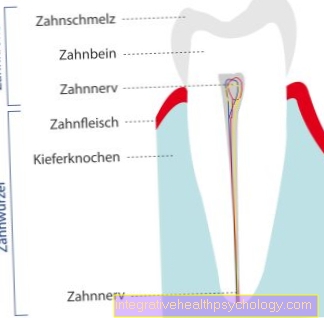
Inflamație în gură
Inflamarea gurii poate apărea în diferite locuri și poate fi cauzată de o serie de cauze diferite.
Adesea, inflamația gingiilor și a mucoaselor apare în gură. Orice inflamație în gură poate fi cauzată de bacterii, virusuri sau anumiți ciuperci.
Leziunile și reacțiile alergice pot provoca, de asemenea, inflamația cavității bucale. Există, de asemenea, adesea inflamația mucoasei, care devine vizibilă odată cu dezvoltarea așa-numitelor afecțiuni. Acestea sunt pete dureroase, de culoare alb-gălbui pe mucoasa bucală. Aphthae sunt foarte dureroase la atingere, puteți vedea o mică înroșire locală cu un centru cenușiu. Nu se cunoaște cu exactitate cum se dezvoltă; unii suferă mai mult de răni decât alții. Această inflamație în gură este inofensivă și se va vindeca de la sine după câteva zile. Unguentele sau pastile care conțin anestezice locale pot ameliora durerea.
Infecția cu un virus herpetic poate provoca, de asemenea, o inflamație inconfortabilă în gură.
Citiți mai multe despre acest subiect Herpes în gură
Pentru a preveni inflamațiile în cavitatea bucală, în general, trebuie respectată o igienă orală bună și evitarea rănilor în cavitatea bucală. În funcție de cauza de bază, inflamația poate fi tratată cu medicamente antibacteriene, terapie antivirală sau simptomatic.
Deoarece inflamația cavității bucale este de obicei asociată cu dureri severe, medicația care reduce durerea poate atenua simptomele. De asemenea, ar trebui să evitați alimentele foarte acide sau picante, deoarece acestea pot agrava durerea.
Mai mult, alți agenți patogeni pot provoca inflamații la nivelul gurii, mai presus de toate ciupercile. Aici puteți vedea o acoperire albicioasă în gură. Infecțiile fungice la nivelul gurii ar trebui să fie întotdeauna examinate și tratate de un medic, deoarece acestea pot fi expresia unei boli subiacente, mai grave.
Inflamarea gingiilor
Pe lângă dezvoltarea cariilor dentare, inflamația gingiilor este un motiv relativ obișnuit pentru o vizită la stomatolog. Principala cauză a inflamației pe gingii este o igienă orală slabă. Placa dentară sau tartrul se pot instala în locuri dificil de accesat cu o periuță de dinți, care servesc ca un bun teren de reproducere pentru bacterii și pot duce la inflamația gingiilor.Infecțiile gingivale sunt de obicei cauzate de bacterii și afectează țesutul vizibil extern care înconjoară dintele. Inflamarea gingiilor prezintă, de obicei, semne de inflamație, cum ar fi înroșirea și umflarea, și sângerare frecventă a gingiilor, de exemplu, atunci când vă spălați dinții, pot apărea, de asemenea. Pe de altă parte, gingivita este de obicei nedureroasă.
Chiar și fără supraaglomerare bacteriană, placa face ca țesutul din jur să fie afectat și se dezvoltă o inflamație a gingiilor din cauza iritării cronice. Printre simptomele inflamației la nivelul gingiilor se numără durere și o înroșire vizibilă, iar în unele cazuri gingiile pot începe să sângereze.
Îndepărtarea particulelor alimentare dintre dinți și menținerea igienei orale regulate poate ajuta la prevenirea infecțiilor gingivale. În plus față de spălarea dinților, ar trebui să arunci în mod regulat spațiile dintre dinți pentru a curăța zonele greu accesibile. În caz de inflamație, se folosesc și spălături bucale antibacteriene. În plus, nu trebuie să lipsească o vizită de șase luni la dentist și o îndepărtare a tartrului. Curățarea profesională a dinților, precum și îndepărtarea tartrului pot fi metode de terapie adecvate pentru a preveni reapariția inflamației.
Virusii, ciupercile și leziunile la nivelul gingiilor sunt mai puțin responsabile de inflamația gingiilor.
Citiți mai multe despre acest subiect la: Ce ajută la inflamația gingiilor?
Inflamarea pancreasului
Inflamația pancreasului, cunoscută sub numele de pancreatită în terminologia medicală, poate lua un curs acut, precum și un cronic.
Inflamarea acută a pancreasului este adesea cauzată de boli ale vezicii biliare, precum prezența calculilor biliari. În inflamația acută a pancreasului, canalele glandei sunt blocate. Enzimele pe care pancreasul le secretă în mod normal în intestine rămân acum în glandă și organul începe să se digere. Întrucât pancreasul poate fi grav deteriorat într-o inflamație acută, o pancreatită acută este o boală care poate pune viața în pericol, care trebuie tratată acut.
Pe de altă parte, pancreatita cronică este cauzată în mare măsură de consumul excesiv de alcool. Cu toate acestea, din moment ce nu toate persoanele dependente de alcool suferă de inflamație cronică a organului, se consideră că abuzul de alcool este doar o parte a cauzelor inflamației. Contextul exact al dezvoltării bolii Simptomele pancreatitei nu au fost încă clarificate pe deplin. sunt în principal dureri severe, greață și vărsături, intoleranță bruscă la alimente, dureri după mâncare, modificări ale scaunului și diareei. În cursul cronic, aceste simptome sunt mai ușoare, dar există întotdeauna dureri recurente. Inflamarea cronică a pancreasului poate duce în special la pierderea funcției pancreasului, ceea ce duce la scaune grase, diaree și diverse intoleranțe alimentare. Acești pacienți pot dezvolta, de asemenea, diabet zaharat.
Citiți mai multe despre acest subiect la: Simptomele inflamației pancreasului
Una dintre principalele cauze ale inflamației pancreasului, în special sub forma cronică, este consumul excesiv și pe termen lung de alcool, în timp ce pancreatita acută este adesea cauzată de o obstrucție a canalelor pancreasului, de ex. calculi biliari. Dar cauzele infecțioase, autoimune sau genetice pot provoca și pancreatită. Diagnosticul se face clinic și prin proceduri imagistice, cum ar fi ecografia sau CT, iar măsurarea enzimelor precum amilaza și lipaza susține diagnosticul. Inflamarea acută a pancreasului este tratată cu lichide intravenoase și calmante, calculii biliari pot fi îndepărtați sau se administrează antibiotice dacă sunt infectate. Terapia formei cronice constă în principal din abstinență de alcool, analgezice și administrarea de enzime pancreatice în cazul în care producerea acestora este restricționată.
Citiți mai multe despre acest subiect la: Terapia pancreatitei
Inflamatii in intestine
Inflamarea în intestin este o întâmplare foarte frecventă care poate fi cauzată de diferite imagini clinice. Cea mai cunoscută este inflamația intestinului subțire, care este cunoscută și sub denumirea de enterită. Virusurile sau bacteriile, dar și ciupercile sau ingestia substanțelor toxice sunt adesea cauza inflamației intestinului subțire. Diareea, greața și vărsăturile sunt simptome tipice ale inflamației intestinale. Copiii sunt mai des afectați decât adulții.
Cea mai frecventă inflamație în intestin și unul dintre cele mai frecvente motive pentru vizita unui medic este apendicita acută. Se observă prin durere în abdomenul inferior drept și necesită o intervenție rapidă; de obicei, apendicele este îndepărtat chirurgical. Strict vorbind, nu este apendicele, o parte a intestinului la scurt timp după trecerea de la intestinul subțire la intestinul gros, care este inflamată, ci o apendice intestinală a acestuia. Echivalentul inflamației în intestin cu cel din abdomenul inferior stâng este diverticulita, care afectează în special vârstnicii. Inflamația are loc în pungi în peretele intestinal gros, deoarece bacteriile se pot instala aici deosebit de bine. Acest tip de inflamație în intestin este tratat conservator cu antibiotice.
Pe lângă inflamația acută, există și boală inflamatorie cronică intestinală (IBD), care nu este neobișnuită într-un cabinet de medicină internă și afectează din ce în ce mai mult femeile tinere. Acestea includ boala Crohn și colita ulcerativă. Este vorba despre boli autoimune în care sistemul imunitar este îndreptat împotriva organismului și provoacă inflamații în intestine din motive care nu au fost pe deplin înțelese. În timp ce colita ulceroasă este limitată la intestinul gros, boala Crohn poate afecta teoretic întregul tract digestiv de la gură la anus. Durere abdominală, uneori diaree sângeroasă și, dacă boala progresează, pot apărea fistule, obstrucții intestinale sau cancer de colon. IBD-urile sunt tratate cu medicamente cu steroizi și imunosupresoare, colita ulceroasă poate fi vindecată chiar prin îndepărtarea părților intestinului. Totuși, aceasta este ultima soluție.
Inflamația ochiului
O mare varietate de inflamații pot afecta ochiul. Ochiul este format dintr-o serie de structuri diferite, iar inflamația poate afecta una sau mai multe dintre aceste structuri.
Cauzele sunt adesea bacterii sau virusuri, dar și reacții alergice. Probabil cea mai frecventă inflamație a ochiului este așa-numita conjunctivită (conjunctivită). De obicei se caracterizează prin mâncărime pronunțată, roșeață și o puternică senzație de corpuri străine în ochi. Dacă corneea este inflamată, poate apărea și deficiență vizuală.
Inflamația pleoapei este cunoscută sub denumirea de stye (hordeolum) sau, dacă o glandă de sebum se înfundă în zona pleoapei, este cunoscută sub numele de grindină (chalazion). Piatra de grindină este o inflamație în dezvoltare lentă a ochiului cu umflături fără durere, care de obicei nu necesită niciun tratament specific. Stie, care este dureros în contrast, este cauzat de bacterii și trebuie tratat cu un unguent de antibiotice. Reacțiile alergice sunt adesea asociate cu înroșirea ochiului și creșterea producției de lacrimi. În general, inflamația ochiului de cauză necunoscută trebuie clarificată de un oftalmolog pentru a evita complicații grave.
Glandele lacrimale pot fi, de asemenea, afectate de inflamația ochiului. Bacteriile sunt, de asemenea, cauza; oreionul, mononucleoza sau gripa pot duce și la inflamația glandelor lacrimale.
Unele boli precum boala inflamatorie a intestinului sau evenimentele reumatice sunt adesea asociate cu inflamația membranei coroide de pe ochi, se vorbește despre Uveitaceea ce poate duce la unele complicații și, prin urmare, ar trebui tratat de un medic. Poate fi împărțit în uveită anterioară, intermediară și posterioară și poate fi viral sau bacterian. Simptomele sunt dureri plictisitoare, ochi roșii și fotofobie, iar acuitatea vizuală poate scădea.
Ce v-ar putea interesa și voi: Durere în ochi și în jurul
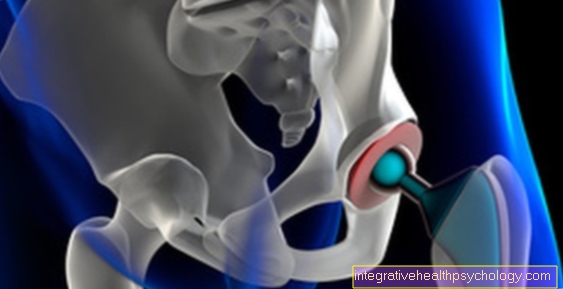
Inflamatii la genunchi
O inflamație la genunchi este un motiv obișnuit pentru o vizită la medicul de familie sau la o secție ortopedică, med. Numită gonartrită.Inflamarea genunchiului este descrierea unui număr mare de boli diferite. O serie de structuri diferite în zona articulației genunchiului pot fi afectate de inflamație. În multe cazuri, cauzele inflamației la nivelul genunchiului sunt intervenții anterioare, cum ar fi o articulație sau o operație a genunchiului, care poate duce la inflamații bacteriene la genunchi ca o complicație a muncii nesterile. După încordarea excesivă a genunchiului, bursa din genunchi care servește ca pernă poate deveni inflamată (bursită), iar în unele cazuri guta devine vizibilă ca o inflamație la genunchi.
Dacă articulația este inflamată, medicii vorbesc despre așa-numita artrită. Atât agenții patogeni, cum ar fi bacteriile, cât și cauzele non-infecțioase pot fi luate în considerare pentru apariția inflamației articulare. Acestea includ de obicei boli reumatice, care pot fi însoțite de inflamații la nivelul genunchiului.
Așa-numita artroză trebuie diferențiată de artrită. Artroza articulației genunchiului se referă la uzura cartilajului articular în articulația genunchiului. Acest lucru poate duce, de asemenea, la inflamații la genunchi și poate provoca dureri.
Bursa articulației genunchiului poate fi de asemenea infectată. Inflamarea cunoscută sub denumirea de bursită (inflamația bursei genunchiului) apare adesea din stresul excesiv asupra articulației genunchiului și se manifestă în semnele tipice de inflamație la nivelul genunchiului.
Pentru diagnostic și terapie, trebuie efectuată imediat o articulație pentru a vedea măsura și pentru a clăti articulația. Terapia antibacteriană este inițiată cu imobilizare. În caz de suprautilizare, accentul este pus pe protecție; guta este tratată cu o dietă cu conținut scăzut de carne și alopurinol pe termen lung. Dacă reumatismul este cauza inflamației la genunchi, se folosește o combinație de cortizon, ibuprofen și alte imunosupresoare. În toate cazurile, trebuie să vă prezentați la un medic cât mai curând posibil dacă durerea apare odată cu înroșirea și umflarea genunchiului.
Ce v-ar putea interesa și voi: Durere la genunchi
Inflamație la ureche
În cele mai multe cazuri, inflamația la nivelul urechii este cauzată de bacterii. Se face o distincție între inflamația urechii externe (Otită externă) și otită medie (Otita medie), structura de separare fiind timpanul. Otita externă afectează auriculul și canalul auditiv extern, provocând dureri ascuțite și posibil mâncărime. În plus față de bacterii, un canal ureche înfundat cu ceară poate provoca, de asemenea, această inflamație în ureche. Terapeutic, curățarea canalului urechii și aplicarea antibioticelor locale sunt principalul obiectiv.
Otita medie acută este o inflamație a urechii care apare mai frecvent în copilărie și este favorizată de tulburările de ventilație ale urechii medii. De asemenea, este foarte dureros și poate fi însoțit de febră. Auzul este parțial afectat. Această inflamație la nivelul urechii este tratată cu picături nazale decongestionante și calmante, iar antibiotice orale sunt de asemenea folosite pentru a combate inflamația. Otita medie trebuie tratată, altfel pot apărea complicații, cum ar fi o perforație a timpanului sau răspândirea la urechea internă.
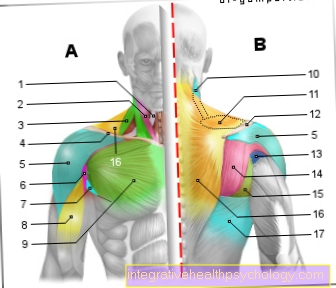
Inflamarea umărului
Inflamația articulației umărului precum și structurile care înconjoară articulația umărului pot fi cauzate de diverse cauze. Trebuie făcută o distincție generală între inflamații, care se datorează anumitor Patogeni, cum ar fi bacteriile sau virusurile și între inflamații, care au așa-numitele cauze non-infecțioase.
De obicei, bacteriile sau virușii nu au posibilitatea de a infecta articulația umărului și de a provoca inflamații. La un Leziunea articulației sau unul Deschidere prin intervenție medicală Cu toate acestea, agenții patogeni pot intra în articulație și pot provoca inflamații.
Inflamatii non-infectioase umărul poate fi cauzat de diferite boli. În principal sunt bolile așa-numitelor cerc de formă reumatică responsabil pentru această formă de inflamație. A suprasarcină iar factorii anatomici ai umărului pot fi responsabili de inflamația structurilor implicate în articulația umărului.
În funcție de cauza inflamației, administrarea de medicamente antiinflamatorii, anumite intervenții chirurgicale, terapia fizică și formarea mușchilor pot ajuta toate la tratarea inflamației și la prevenirea reapariției acesteia.
Inflamație la nivelul piciorului
Inflamarea piciorului poate apărea în diferite locuri și poate fi cauzată de cauze diferite.
La fel și articulațiile piciorului tendoanele, benzi și muşchii poate lua foc. Inflamarea superficială pe picior este, de asemenea, relativ frecventă. Inflamarea pe picior este de obicei cauzată de semne tipice de inflamație vizibil. Inflamarea pe picior duce adesea la înroșirea și umflarea vizibilă, precum și durere și supraîncălzire a zonei afectate. De asemenea, poate fi ca mersul normal sau starea pe piciorul afectat să nu mai fie posibil din cauza inflamației și durerii.
Inflamația superficială a pielii se poate răspândi parțial în os și este de obicei cauzată de bacterii. Mai ales persoanele care suferă de diabet zaharat ar trebui să-și verifice în mod regulat picioarele dacă există inflamații superficiale și răni.
A Atac de gută se exprimă mai ales pe Articulație mare a degetelor și, de asemenea, provoacă dureri severe. La un suprasarcină poate apărea și inflamația piciorului.
Recomandări din partea echipei de redacție:
Știți deja articolele noastre pe tema inflamației?
Află mai multe aici!
- Niveluri de inflamație în sânge
- Inflamatii in intestine
- Inflamarea pancreasului
- Inflamatii la genunchi