Bypass cardiac
definiție
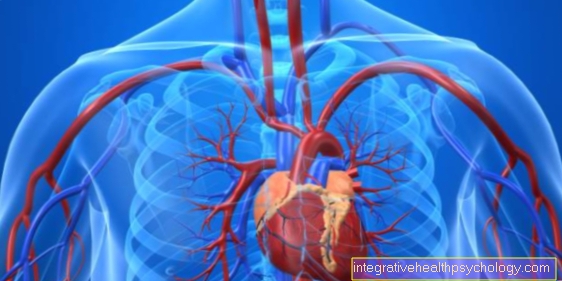
O ocolire la inimă este o deviere a sângelui în jurul secțiunilor vasculare înguste și nu mai continue ale inimii (așa-numitele artere coronare).
Se poate compara o ocolire cu o deviere a traficului pe un șantier. În cazul unei ocoliri, un vas de sânge este îndepărtat, de obicei de pe picior, constrângerea arterei cardiace este împletită și capetele vasului introdus sunt cusute în vasul cardiac în fața și în spatele constricției. Fluxul de sânge către inimă este garantat în ciuda unei artere cardiace blocate.
indicaţii
În trecut, o ocolire a fost singura modalitate de a asigura un flux de sânge adecvat către inimă în caz de constricție (stenoză) sau blocarea completă (infarct) a unei artere cardiace. Astăzi există alte modalități corespunzătoare de a face acest lucru, astfel încât astăzi o operațiune de ocolire se efectuează numai atunci când o arteră coronariană este atât de îngustă încât nu se pot efectua alte măsuri sau atunci când nava este complet închisă. Chiar dacă există contraindicații pentru o măsură alternativă de tratament, se ia în considerare ocolirea.
Pentru a decide dacă se utilizează un bypass sau unul dintre tratamentele alternative, se iau în considerare o serie de criterii. De exemplu, dacă este vorba despre o constricție a unei ramuri principale sau a unei ramuri secundare a arterelor coronare sau dacă există una sau mai multe constricții.
Cât de severă este îngustarea? Este o ocluzie completă sau o ușoară constricție? Ce provoacă îngustarea? Este un depozit de calciu sau îngustarea cauzată de un cheag de sânge?
Unul dintre cele mai importante criterii este lungimea secțiunii navei care este îngustată. O constricție scurtă este de obicei furnizată cu un stent, în timp ce constricțiile mai lungi de obicei trebuie evitate pentru a asigura din nou fluxul de sânge. Un alt criteriu important pentru efectuarea unei operații de bypass este starea de sănătate a pacientului. La pacienții mai în vârstă cu multe boli secundare, mai degrabă, se va abține de la o operație de bypass, deoarece acest lucru este foarte stresant pentru organism. De asemenea, decizia ia în considerare cât de urgentă este procedura. Tulburările circulatorii acute sunt de obicei tratate în caz de urgență cu un stent introdus în laboratorul cateterului cardiac.
Cea mai frecventă cauză a îngustării arterelor coronare este așa-numita boală coronariană (CHD).
Citiți articolul nostru despre acest lucru: Boală coronariană
Diagnostic înainte de operația ocolitoare
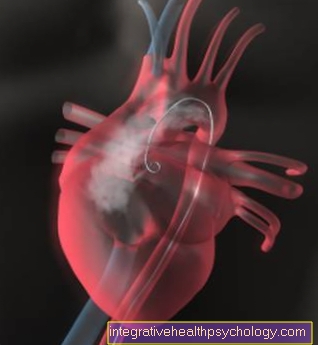
Diagnosticul dacă trebuie și poate fi efectuată o operație de bypass se face pe baza plângerilor clinice ale pacientului și se confirmă cu ajutorul unui afișaj de contrast al arterelor cardiace.
Sistemul cardiovascular este arătat folosind un examen de cateter cardiac (angiografie coronariană). Aici, un fir este împins peste sistemul vascular chiar înainte de inimă prin artera inghinală (artera femurală) sau o arteră brațară (artera radială). Odată ajuns acolo, un agent de contrast este injectat în sistemul coronarian al pacientului. Aceasta se răspândește în sistemul vascular în milisecunde.
Cu un dispozitiv cu raze X care este împins peste pacient, acum sunt realizate imagini care reprezintă mediul de contrast. Există un punct îngust unde pot fi observate goluri și pete întunecate în cursul navei. Cu ocluzii complete, agentul de contrast nu poate circula deloc prin vas. Aici puteți vedea o pauză în cursul de contrast alb.
În zilele noastre, datorită noilor metode de tratament, astfel de constricții pot fi tratate imediat cu stent. Prin urmare, nu este necesară o operație de by-pass. În cazul ocluziilor complete, examinarea cateterului se încheie după ce diagnosticul a fost făcut și de obicei este planificată o operație de ocolire.
Citiți mai multe despre acest lucru: Cateter cardiac
Simptome
Când este necesară ocolirea, depozitele au artere îngustate sau blocate care alimentează inima. De obicei apar primele simptome ale îngustării cardiovasculare sub presiune pe și sunt Presiune pe piept, scurtarea respirației și scurtarea respirației, puls neregulat precum Reducerea performanței. Dacă sistemul arterial al inimii este puternic îngustat, simptomele apar chiar și în repaus.
Factorii de risc corespunzători pentru vasoconstricție pot fi identificați adesea la pacient. Acestea includ fumatul, fiind supraponderal, tensiune arterială crescută și comorbidități ca Diabetul zaharat. De cele mai multe ori, pacienții afirmă că au putut să urce scările acum câteva luni și acum suferă de simptome în pace.
Dacă o navă este complet închisă, aceasta corespunde unui Infarct cu durere severă în piept, radiații la maxilar și / sau umăr stâng, respirație și transpirație. Un atac de cord este o urgență absolută care trebuie abordată cât mai curând posibil.
Operațiunea
Tehnici chirurgicale
În trecut, operația de bypass a fost întotdeauna efectuată pe inima deschisă. Aici era inima oprit (cardioplegia) și alimentarea cu sânge a organismului de la unul Life-suport-mașină admis. Această tehnică este încă folosită astăzi pe scară largă.
O modificare a acesteia este operațiunea de by-pass în deschidere, dar lovire Inimi. Nu este necesară o mașină cardiacă-pulmonară și ocolul este efectuat pe inima care bate. Această măsură se ia de obicei atunci când vasele și navele aortă sunt atât de puternic calcifiate încât aparatul cardiac nu poate fi strâns și astfel pus.
În zilele noastre minimal invaziv Operația de bypass, adică operația nu mai este efectuată pe inima deschisă și pieptul rămâne închis. În schimb, operația se efectuează printr-o incizie mică între coaste (Tehnologia gaurilor de cheie) executat. Atunci când se utilizează valvele cardiace artificiale Această tehnică chirurgicală blândă s-a stabilit deja și se efectuează în mod regulat. Avantajul tehnicii chirurgicale minim invazive este că este mai blând și are complicații, cum ar fi tulburările de vindecare a rănilor mai putin comun apar. Cu toate acestea, în timpul operației, poate fi necesară efectuarea operației pe inimă deschisă, din cauza condițiilor anatomice (vizibilitate slabă etc.). Apoi, metoda gaurilor de cheie care a fost inițiată inițial este ruptă și pieptul este deschis.
Trece prin metoda deschisă tradițională și prin metoda mai nouă a găurii de cheie diferă în rezultat neesențial unul de celălalt. Cu metoda chirurgicală deschisă poate duce și la tulburări de vindecare a rănilor Inflamația sternului vin. În schimb, cu tehnica gaurilor de cheie minim invazive, din cauza accesului mai mic, coastele trebuie să fie răspândite de mai multe ori, ceea ce, ca efecte secundare, poate duce la mai multă durere în urma tratamentului.
În 2002, doar 1% din toate operațiunile de by-pass au fost efectuate cu tehnica gaura de cheie. Între timp, proporția de operații minim invazive a crescut, dar nu a înlocuit încă operația cu cord deschis. În opinia oamenilor de știință, acest lucru se datorează faptului că avantajele unei tehnici minim invazive față de o intervenție chirurgicală deschisă nu sunt în prezent atât de convingătoare pe cât se spera.
Datorită ritmului scăzut de complicații în operațiile cardiace în picioare, metoda chirurgicală minim invazivă poate puncta doar nesemnificativ în acest aspect. Totuși, acolo unde conduce clar, este rezultatul cosmetic. În timp ce operația de ocolire deschisă lasă o rană cu o cicatrice ulterioară de aproximativ 30 până la 40 cm pe pieptul sânului, cu tehnica minim invazivă rămâne doar o cicatrice de câțiva centimetri.
Procedura operației
Chirurgia bypass este necesară atunci când una sau mai multe artere coronare sunt blocate. În timpul operației, un vas de înlocuire produs de corp (o venă de la nivelul piciorului inferior sau o arteră din braț) este utilizat ca o diversiune. Înainte de blocare, vasul este conectat la artera principală și în spatele zonei blocate este din nou conectat la artera coronariană afectată. Aceasta creează o diversiune care asigură furnizarea mușchiului cardiac din spatele acesteia. Fiecare operație de by-pass are loc sub anestezie generală.
În operația standard, pieptul este deschis mai întâi, deoarece aceasta este singura modalitate de a asigura accesul la inimă. Pacientul este conectat la o mașină cardiacă-plămân care poate înlocui inima pentru o perioadă de timp. Deoarece bătăile chirurgicale ale inimii sunt extrem de dificile, inima este imobilizată cu medicamente. Procedurile chirurgicale mai noi permit o operație de bypass fără a deschide pieptul. De asemenea, nu este întotdeauna necesară utilizarea aparatului cardiac. Dacă nu se face acest lucru, bypass-ul trebuie mai întâi atașat la artera coronariană blocată. Apoi artera principală este parțial blocată și ocolul este cusut. Clema este apoi scoasă din nou.
Durata operației
Când se utilizează procedura chirurgicală standard, durata operației este de obicei în jur de trei ore. O durată similară a intervenției chirurgicale poate fi presupusă pentru tehnici chirurgicale minim invazive. În general, durata operațiunii depinde de câte bypass-uri trebuie construite. Pe de o parte, fiecare ocolire are nevoie de timp suplimentar la scoaterea vasului de pe braț sau picior. Timpul de funcționare este mai lung, mai ales când sunt folosite mai multe ocoliri din diferite părți ale corpului.
În plus, în funcție de locație, „instalarea” bypass-ului pe inimă necesită mult timp. De exemplu, este mai dificil să ajungeți în partea din spate a inimii, motiv pentru care o ocolire în acel punct durează mai mult decât o ocolire la peretele frontal.
Lucrările de pregătire și urmărire pot fi, de asemenea, luate în considerare până la durata operațiunii. De obicei, se administrează un medicament cu aproximativ o oră înainte de operație, ceea ce te obosește și are un efect calmant. Operația în sine începe apoi cu inducerea anesteziei generale, după care se poate efectua operația pe inimă. De obicei, durează încă 10-30 de minute pentru a te trezi din anestezic după operație.
Costuri OP
În timpul utilizării minim invazive a Stents aproximativ 17.000 EUR costurile sunt cu unul Chirurgie ocolitoare cu un cost de până la 30.000 EUR de așteptat. Diferența de cost a metodei chirurgicale pure este mică, dar datorită oarecum tratament de urmărire mai lungă unu deschis Costurile chirurgicale (îngrijirea rănilor, inserția de drenare etc.) costurile pot fi mai mari.
Pe de altă parte, metodele de antrenament mai complicate pe care le folosesc chirurgii pentru a se specializa în tehnica chirurgiei gaurilor de cheie sunt costisitoare. Aici este Robot chirurgical necesar, al cărui cost este de aprox. 1 milion EUR și pe care nu orice centru își poate permite. În prezent, costurile de pregătire pentru operația minim invazivă sunt mult mai mari, ceea ce face ca costurile pentru operațiunea de by-pass deschis să fie mai mici în comparație.
Riscurile operației
Un alt dezavantaj al metodei minim invazive este monitorizarea mai precisă și mai solicitantă a pacientului în timpul procedurii. Deoarece operația este efectuată pe inima care bate, trebuie să se acorde o atenție specială pentru a fi posibilă Nereguli în sistemul circulator plasat în timpul procedurii. De asemenea, riscul de rănire din navele care și sau Cordoane nervoase în timpul procedurii, Tehnologia gaurilor de cheie descris ca fiind ridicat, deoarece chirurgul cardiac îi lipsește vederea obișnuită a câmpului chirurgical deschis.
Cu metoda chirurgicală deschisă, însă, există mai multe tulburări de vindecare a rănilor și complicații datorate deschiderii și răspândirii masive a toracelui.
În ciuda rezultatelor aproape identice cu chirurgia de bypass deschisă și minim invazivă, trebuie menționat că mai multe blocaje pot fi împletite cu tehnica gaurii cheii, dar nu 4-5 ca în cazul operației deschise. Criticii subliniază că aici este locul în care operațiunea de bypass minim invazivă își atinge limitele, deoarece un număr mare de blocaje fac necesară o operație de bypass.
Procedura cardiacă permanentă durează aproximativ 3-6 ore, în funcție de vasele care urmează să fie operate și de starea generală a pacientului. Durata tehnicii chirurgicale minim invazive este ceva mai scurtă, deoarece nu este nevoie să deschideți pieptul și să conectați aparatul cardiac-pulmonar.
Avantajele și dezavantajele tehnicii minim invazive
Cu tehnica minim invazivă, mai întâi trebuie făcută o distincție între două proceduri: Există Bypass-ul Minimally Invasive Direct Coronary Artery Bypass (MIDCAB), în care sternul nu trebuie deschis. Cu Bypass-ul Coronar Artery Bypass (OPCAB), pieptul este deschis.
Avantajul ambelor tehnici minim invazive este stresul operațional semnificativ mai mic, care promite o recuperare mai rapidă și mai bună după operație.
Cerințele tehnice mai mari pentru chirurg sunt văzute ca un dezavantaj. Un alt mare avantaj al tehnicii MIDCAP este că sternul nu trebuie tăiat. Acest lucru reduce, de asemenea, stresul cauzat de operație. Dezavantajul major este că prin această tehnică chirurgicală se poate ajunge doar la partea din față a inimii, motiv pentru care doar o parte din persoanele afectate pot fi tratate cu această procedură. Tehnologia OPCAB, pe de altă parte, permite accesul atât în față cât și în partea din spate a inimii, dar încă nu este la fel de stresant pentru organism ca chirurgia convențională. Cu toate acestea, cel mai mare pericol cu această tehnică este că poate afecta capacitatea de pompare a inimii în timpul operației. În principiu, ambele tehnici chirurgicale minim invazive pot fi efectuate fără aparatul cardiac.
Cât timp stai în spital după operația de bypass?
Șederea în spital pentru o operație de ocolire este de obicei în jur de trei săptămâni. De regulă, sunteți internat la spital cu o zi înainte de operație. Imediat după operație, persoanele afectate sunt monitorizate cu atenție în unitatea de terapie intensivă timp de două-trei zile. Monitorizarea ritmului cardiac și a ritmului cardiac este deosebit de importantă. Dacă nu există probleme în această fază timpurie după operație, monitorizarea suplimentară are loc în secția cardiologică normală. Șederea acolo este de obicei în jur de trei săptămâni, dar este prelungită, dacă este necesar, de exemplu în caz de complicații sau boli concomitente complicate.
În cele mai multe cazuri, reabilitarea urmărește imediat șederea în spital. Această reabilitare are loc într-o clinică specială și durează de obicei aproximativ 3 săptămâni, timp în care procedurile de reabilitare au loc cinci până la șase ore pe zi, cinci până la șase zile pe săptămână. Datorită cantității mari de timp necesare și tratamentului zilnic, reabilitarea are loc aproape întotdeauna într-un cadru internat. În cazuri excepționale, persoanele afectate pot rămâne din nou acasă, dar trebuie să vină zilnic la clinica de reabilitare pentru terapiile lor.
Reabilitare după operație de bypass
Reabilitarea urmărește, de obicei, șederea în spital după o operație de bypass sub formă de tratament de urmărire (AHB). Datorită operației îndelungate și deschise, pacienții afectați sunt expuși la o mare cantitate de stres, care trebuie, de asemenea, tratată în detaliu în perioada următoare. De regulă, bolile de inimă și operația nu numai că reprezintă o încordare fizică ridicată, de asemenea psihicul este de obicei afectat și de aceea este luat în considerare și în reabilitare.
Reabilitarea are loc, de regulă, peste 3 săptămâni într-un cadru internat. Cu toate acestea, reabilitarea în ambulatoriu este, de asemenea, posibilă, în principiu, cu condiția ca cei afectați să poată veni independent la clinica de reabilitare în 5-6 zile pe săptămână. Programul constă într-o pregătire fizică extinsă, care include fizioterapie și terapie ocupațională, antrenament de condiționare și diverse exerciții de gimnastică. În plus, o mare importanță este acordată educației celor afectați.După o reabilitare, toată lumea ar trebui să aibă cunoștințe detaliate despre alimentația sănătoasă, obezitatea și prevenirea acesteia, precum și despre diferitele medicamente utilizate. În funcție de cerințe, îngrijirea independentă și, dacă este necesar, revenirea la muncă ar trebui să aibă loc și după reabilitare, astfel încât acești factori socio-medicali joacă și ei un rol major.
Componenta psihologică a reabilitării este preocupată în primul rând de procedurile de relaxare, dar ar trebui să abordeze și problemele legate de anxietate, depresie și durere după operație. Diferitele programe de reabilitare au loc, de obicei, atât în sesiuni de formare, cât și în grup.
Cât timp sunteți în concediu medical după operația de bypass?
Durata concediului medical după o operație de ocolire este de cel puțin 6 săptămâni. Acesta este timpul în care persoanele afectate petrec în spital și apoi într-o unitate de reabilitare. În mod ideal, capacitatea de muncă este restabilită, în special în timpul șederii în clinica de reabilitare. În special, persoanele cu locuri de muncă solicitate fizic sunt de obicei în concediu medical pentru o lungă perioadă de timp. După o operație de by-pass, corpul trebuie mai întâi antrenat din nou până când poate realiza în mod fiabil eforturile corespunzătoare ale muncii de zi cu zi. Dacă este necesară o muncă fizică grea într-un câmp ocupațional, poate fi necesară recalificarea într-o ocupație mai puțin stresantă.
Este posibilă operația de bypass fără o mașină cardiacă-plămân?
Operațiile de bypass fără o mașină de plămân cardiac necesită tehnic operații cardiace. Se presupune că aparatul cardiac-plămân va prelua funcția de pompare a inimii, în timp ce inima este imobilizată cu medicamente. În acest fel, un câmp chirurgical calm pe inimă poate fi garantat. Mașina inimii-plămânului nu este adesea folosită în procedurile minim invazive. În acest caz, ocolirile trebuie utilizate pe inima care bate. By-pass-ul este mai întâi atașat de artera coronariană afectată. Artera principală este apoi parțial prinsă și bypass-ul este cusut în zona ciupită.
Alternativa: stent
Alternativa chirurgiei de bypass este aceasta Amplasarea stentului. În prezent, această metodă de tratament a devenit stabilită și se realizează de mai multe ori pe zi în toate laboratoarele de cateter cardiac.
Un stent este un cadru subțire de sârmă sub forma unui cilindru care este inițial într-o stare pliată. Dacă există o suspiciune de îngustare a arterei coronare, se efectuează o examinare a cateterului cardiac. Aceasta, de asemenea Angiografie coronariană procedura cunoscută este inițiată prin artera inghinală a pacientului. Un fir subțire este împins deasupra sistemului vascular arterial al pacientului până chiar înainte de inimă. Mediul de contrast este apoi injectat în vasculatura inimii. Zonele vacante sunt de culoare colorată, restricțiile sunt lăsate afară și întunecate.
Dacă vasul este îngustat și nu este ocluzat, stentul pliat poate fi avansat peste sârmă în vasul îngust al inimii. Dacă este poziționat în constricție, acesta este desfăcut și astfel extinde vasul restrâns. Mai multe stenturi pot fi, de asemenea, introduse în sistemul vascular într-o singură sesiune.
Se face distincția între stenturile care au un film medicamentos și cele neacoperite. Stenturile acoperite poartă de obicei medicamente anticoagulante, astfel încât o nouă formare de cheaguri în vas este contracarată.
Procedura durează aproximativ 30 până la 60 de minute și este acum tratamentul standard pentru un atac de cord.
Risc de implantare a tijei
Stentingul este o rudă risc scazut Procedura care se efectuează de câteva mii de ori pe zi în Germania. Cu toate acestea, ca orice intervenție, prezintă un risc statistic.
Pe măsură ce cateterul este avansat în secțiunea arterială a corpului, se poate întâmpla asta mici cheaguri de sânge se formează în zona punctului de intrare sau în zona cateterului. Aceste cheaguri de sânge pot fi, de asemenea, împinse înainte spre inimă de către cateter și pot duce astfel la un blocaj complet al unui vas de sânge, care declanșează un atac de cord acut.
Procedura poate provoca, de asemenea, cheaguri de sânge răspândite în corp și, de exemplu, în creier accident vascular cerebral a conduce.
În plus, poate deveni prea în timpul procedurii Aritmii cardiace vin, unele dintre ele pot presupune și proporții care pot pune viața în pericol. Poate fi necesar să se întreprindă măsuri de resuscitare adecvate. Pacientul este monitorizat pe un monitor în timpul procedurii, astfel încât să poți reacționa foarte repede. Aritmii cardiace mai ușoare sunt și sunt relativ frecvente ușor de controlat. Aritmii mai grave și / sau care pot pune viața în pericol sunt mai puțin frecvente. În cel mai rău caz, se poate produce stop cardiac în timpul procedurii.
Prognosticul după plasarea stentului
După ce a fost implantat un stent, pacienții au un prognostic bun.
Cel mai mare pericol este blocarea stentului de cheaguri de sânge sau depozite vasculare reînnoite, îmbunătățirea continuă a materialelor utilizate a redus semnificativ acest risc. Trebuie să fie dintr-un pericol de 1-2% se poate presupune că o parte a vasului arterial care a fost dilatat de un stent se va restrânge în 4 ani (așa-numita „restenoză”). Acest risc a fost mai mare cu materialele stent folosite anterior și s-ar putea ridica la 5-7%.
Desigur, este important și decisiv ca o combinație esențială corespunzătoare de medicamente să fie luată corect, care, de obicei, constă din cel puțin 2 Anticoagulantele constă. În plus, a Medicamente care reduc colesterolul pentru a fi luate și pe o bază exactă Scăderea tensiunii arteriale fii respectat.
Stingerea unui stent duce la aceleași simptome ca și o vasoconstricție, și anume la o senzație de presiune asupra pieptului în repaus sau în timpul exercițiului fizic, la durere, lipsa respirației și un puls neregulat.
Pacienții care au fost stenticiți trebuie să acorde o atenție deosebită simptomelor precum cele preventive Medicament Consumați continuu și sigur și în mod regulat Verificați-up-uri cu cardiologul dumneavoastră.
Care este speranța de viață cu un bypass?
Speranța de viață cu ocolire depinde de mulți factori diferiți, motiv pentru care nu este posibil să se facă o declarație generală despre speranța de viață.
Desigur, chirurgia bypass crește speranța de viață în comparație cu persoanele care nu au o intervenție chirurgicală. Supraviețuirea ocolirii va varia în funcție de dacă sunt utilizate artere sau vene. În general, arterele durează mai mult, cu venele aproximativ 30% din vase sunt blocate din nou după aproximativ 10 ani. Cu toate acestea, există multe persoane care au trăit cu succes ocolirile venoase de peste 20 de ani.
Există unele studii care au comparat inserția stentului cu operația de bypass. Totuși, acest lucru nu oferă date fiabile care ar sugera superioritatea oricăreia dintre metode. Prin urmare, se poate presupune că speranța de viață cu o ocolire este comparabilă cu speranța de viață după introducerea stentului. În general, speranța de viață depinde în special de alte boli, cum ar fi hipercolesterolemia (niveluri ridicate de lipide din sânge) sau diabet zaharat (diabet). De asemenea, joacă un rol major dacă persoanele afectate își schimbă stilul de viață printr-o alimentație sănătoasă și o activitate fizică.
Puteți găsi mai multe despre acest lucru pe site-ul nostru Care este speranța de viață cu o ocolire la inimă?