Corneea ochiului
introducere
Corneea (Cornee) acoperă segmentul anterior al ochiului. Este de aproximativ 550 micrometri până la 700 micrometri strat subțire, transparent, care conține colagen, care nu poate fi văzut cu ochiul liber.
Servește pentru a proteja globul ocular și a refracta razele luminoase incidente.
Structura corneei
Corneea este formată din mai multe straturi (structură).
Epiteliul cornean multistrat protejează suprafața corneei și respinge germenii. Împreună cu lichidul lacrimal, formează suprafața netedă și refracțională a sistemului optic. Celulele epiteliale bazale sunt ancorate într-o membrană bazală, care este încorporată în așa-numita membrană Bowman (un strat mai gros și grosier) și contribuie la stabilitatea corneei.
Stroma corneană este formată din straturi paralele de fibre colagene și este transparentă datorită structurii sale grele regulate și înguste.
În interiorul corneei (Cornee) este endoteliul cornean monostrat. Membrana sa bazală este, de asemenea, traversată de fibre elastice și se numește membrana descendentă. Endoteliul cornean sigilează stroma corneei de umorul apos. Orice lichid care a pătruns este pompat înapoi în camera anterioară.
Corneea nu se mai poate forma din nou după leziuni mai profunde. Structura corneei rămâne permanent deteriorată.
Ați putea fi, de asemenea, interesat de acest subiect: Anatomia ochiului
Funcțiile corneei
În primul rând, Cornee ca lentilă frontală, adică contribuie la imagistica imaginii de pe retină cu propria sa putere de refracție. Puterea sa de refracție este de 43 dioptrii.
Pe lângă contribuția sa la vedere, corneea are și o funcție de protecție. În acest fel, poate amortiza presiunea intraoculară generată în ochi. Corneea este o parte foarte importantă a aparatului optic, fără care nu se poate face.
Citiți și articolele noastre:
- Cum funcționează tendoanele?
- Acuitate vizuala

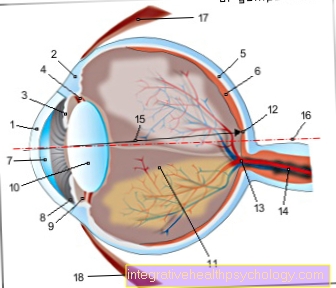
- Cornea - Cornee
- Dermă - Sclera
- Iris - iris
- Corpuri radiante - Corp ciliar
- Coroida - Coroida
- Retina - retină
- Camera anterioară a ochiului -
Camera anterioară - Unghiul camerei -
Angulus irodocomealis - Camera posterioară a ochiului -
Camera posterioară - Lentile pentru ochi - Obiectiv
- Vitros - Corpus vitreum
- Pata galbenă - Macula lutea
- Punct orb -
Discus nervi optici - Nervul optic (al doilea nerv cranian) -
Nervul optic - Linia de vedere principală - Axis opticus
- Axa globului ocular - Axă bulbi
- Mușchiul ocular al rectului lateral -
Mușchiul rectului lateral - Mușchiul ochiului rectului interior -
Mușchiul rectului medial
Puteți găsi o prezentare generală a tuturor imaginilor Dr-Gumpert la: ilustrații medicale
Boli ale corneei
Astigmatism
A Astigmatismul se mai numește astigmatism desemnat.
Aceasta este o anomalie corneeană inofensivă și foarte răspândită care poate fi observată la aproximativ 70% din toți oamenii care poartă ochelari. Tradus literal, astigmatism înseamnă „lipsit de sens". În germană, astigmatismul este numit și „astigmatism".
O cornee normală și sănătoasă are o curbură uniformă în toate direcțiile razei sale. La persoanele cu astigmatism, care este de obicei congenital și nu se retrage în cursul vieții, corneea este acum puțin mai curbată într-o direcție decât în cealaltă. Ca urmare, razele de lumină care lovesc ochiul nu mai sunt prezentate ca punctiforme, ci mai degrabă ca linii pe retină.
Razele orizontale de lumină sunt refractate mai mult decât cele verticale. Ca urmare, razele nu se reunesc într-o singură focalizare ascuțită asupra retinei. În schimb, sunt create două linii focale diferite în formă de tijă: imaginea apare ușor distorsionată. Aceasta explică termenul „astigmatism”.
Astigmatismul poate fi foarte des observat în combinație cu alte erori de refracție ale ochiului, de exemplu în combinație cu miopia sau hipermetropia.
Odată recunoscut și diagnosticat astigmatismul, acesta poate fi ușor remediat cu ochelari, lentile de contact sau intervenții chirurgicale refractare pe cornee.
Citiți mai multe despre subiect aici:
- Simptomele astigmatismului
- Terapia cu laser pentru astigmatism
Inflamația corneei
Inflamația corneei este, de asemenea, cunoscută sub numele de cheratită. Poate avea multe cauze diferite, dar de cele mai multe ori este o infecție. Aici pot apărea diverși agenți patogeni, cum ar fi bacteriile sau virușii, dar și ciupercile.
Cauzele neinfecțioase pot fi, de exemplu, lumina UV puternică sau închiderea insuficientă a pleoapelor, ceea ce duce la uscarea corneei.
Deoarece corneea ochiului este foarte sensibilă, inflamația corneei poate provoca dureri severe. În plus, există adesea o înroșire a ochiului, care poate secreta secreții sau lacrimi. Acest lucru este valabil mai ales dacă există inflamație a conjunctivei în același timp.
Inflamația corneei este o boală gravă care ar trebui tratată. În caz contrar, corneea poate deveni tulbure sau cicatrice.
Cea mai comună formă de inflamație a corneei este infecția bacteriană. Poate apărea la purtarea lentilelor de contact murdare. Orice agenți patogeni care aderă la acesta pot ataca ochiul. O secreție purulentă este tipică inflamației bacteriene. Inflamația bacteriană a corneei este considerată o urgență, deoarece poate merge până la perforația corneei de protecție.
Ați putea fi, de asemenea, interesat de următoarele subiecte:
- Infectie oculara
- Leziunea ochiului din cauza razelor
Desprinderea corneei
Corneea ochiului formează peretele frontal al globului ocular. În spatele ei se află camera anterioară a ochiului. Acesta este spațiul dintre cornee și iris. Corneea nu se întinde pe nici un țesut din care s-ar putea desprinde. A nu se confunda cu o desprindere a corneei este o desprindere a retinei, care se află, totuși, într-un alt loc al ochiului.
Corneea ochiului este formată din mai multe straturi diferite de țesut. În interiorul corneei există un strat subțire de celule, care se mai numește Endoteliu referit ca. În Distrofia endotelială Fuchs Odată cu înaintarea în vârstă, aceste celule endoteliale mor. Acest lucru are probabil, printre altele, cauze ereditare. Celulele endoteliale sunt necesare pentru metabolismul corneei. Ca urmare, corneea se umflă. Straturile de celule se pot remarca aici. De asemenea, corneea poate deveni tulbure.
Lacunele din interiorul corneei sunt, de asemenea, concepute ca urmare a leziunilor oculare.
Mai multe despre asta: Desprinderea corneei pe ochi
Ce faci dacă îți rănești corneea?
Primul ajutor pentru o leziune a corneei depinde întotdeauna de tipul de leziune.
O cauză comună a leziunilor corneene sunt corpurile străine care pot apărea din măcinarea sau forarea necorespunzătoare. Dacă astfel de obiecte străine pătrund în cornee, poate fi foarte dificil să se determine gravitatea leziunii. Prin urmare, ar trebui să consultați un oftalmolog dacă corneea este rănită. Acest lucru poate elimina în siguranță orice corp străin care ar putea fi încă în ochi.
În plus, un antibiotic este adesea administrat sub formă de picătură pentru ochi, de exemplu. Acest lucru este necesar mai ales dacă murdăria a fost adusă în ochi cu corpul străin sau dacă există un defect în cornee prin care pot pătrunde agenții patogeni.
Dar nu numai forța mecanică poate deteriora corneea. Multe substanțe chimice dure pot deteriora corneea. Primul ajutor în acest caz este să clătiți bine ochiul cu apă curată. Acest lucru trebuie făcut cât mai curând posibil.
Multe locuri de muncă au și dispozitive speciale pentru clătirea ochiului. În plus, un oftalmolog ar trebui consultat imediat.
Puteți găsi mai multe aici despre acest subiect:
- Leziuni ale ochiului
- Arsuri la ochi
Transplant de cornee
Transplantul de cornee poate fi efectuat dacă bolile corneene limitează sever vederea ochiului sau bolile corneei care nu pot fi controlate altfel. Aceasta implică îndepărtarea corneei pacientului și înlocuirea acesteia cu o cornee donatoare.
Este posibil să înlocuiți întreaga cornee sau secțiuni individuale. Este o donație de cadavru, astfel încât corneea este îndepărtată numai după moartea donatorului.
Corneea nu este de obicei alimentată cu sânge. Acest lucru are mai multe avantaje în transplanturile de cornee. Deoarece celulele corneei nu depind de fluxul sanguin, ele rămân viabile timp de câteva zile după moartea donatorului și pot fi transplantate teoretic. În plus, sistemul imunitar al destinatarului nu reacționează de obicei la țesutul străin, deoarece nu intră în contact cu acesta din cauza lipsei vaselor de sânge.
Citiți mai multe despre subiect aici: Transplant de cornee