gingivita
Sinonime
Inflamarea gingiilor
introducere
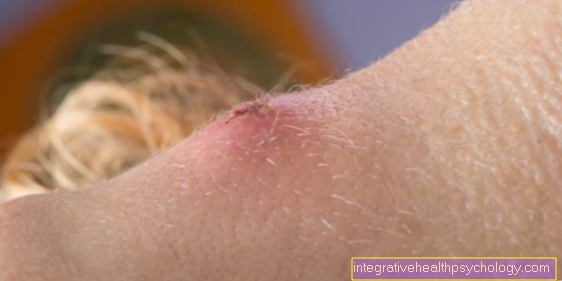
În termenul „gingivita„Este înțeles în Stomatologie o inflamație a gingiile.
Gingivita trebuie să fie diferită din punct de vedere tehnic de așa-numitele Boala parodontala, răspândirea proceselor inflamatorii în parodontiu. Cu toate acestea, există gingivită între Boala parodontala (cunoscut greșit sub termenul de boală parodontală) o conexiune cauzală, deoarece în multe cazuri, o inflamație netratată a gingiilor, mai devreme sau mai târziu, duce la inflamația gingiilor.

Gingivita este, în general, declanșată de igiena orală slabă sau slab efectuată. Bacteriile și / sau alți agenți patogeni care trăiesc în gură ajung în adâncimi prin cele mai mici goluri dintre dinți și gingie și declanșează acolo procesele inflamatorii, secretând produsele lor metabolice.
Ca urmare, organismul reacționează eliberând factori inflamatori speciali și crescând fluxul de sânge către țesut. În primul rând, acest lucru creează buzunare cu gumă profundă. În terapia preventivă (profilaxie) Din acest motiv, este vorba în principal de învățarea tehnicilor adecvate de curățare a dinților.
Accentul se concentrează pe îngrijirea orientată a spațiilor dintre dinți și zonele de margine dintre substanța dentară și gingii. Se presupune acum că, deși igiena orală ineficientă este cauza principală a dezvoltării majorității bolilor dentare (aparat de susținere), alți factori joacă un rol major.
Acești factori includ o predispoziție genetică (acest lucru a fost observat în studii ample), respirație bucală frecventă, consum de nicotină și alcool.
Gingivita este una dintre cele mai frecvente boli dintre toate. De la vârsta de 40 de ani, se estimează că fiecare al treilea pacient suferă de inflamație a gingiilor. Cu toate acestea, majoritatea oamenilor nu au gingivită generală. De obicei, zone afectate izolate în cavitatea bucală sunt afectate.
Aceste corpuri sunt de obicei districte care fac parte din ingrijire dentara sunt dificil de accesat. (poduri, coroanăConstricții, cuibărirea dinților). O aliniere pronunțată a dinților crește enorm riscul de a dezvolta gingivită.
În plus, dacă sunt prezenți dinți legați și / sau coronați, ar trebui să se efectueze urgent un control stomatologic periodic, deoarece zonele de margine ale protezei dentare formează în special poziția ideală de atașare pentru bacterii.
Gingivita erpetică
Tabloul clinic clasic al gingivitei herpetice este o consecință a infecției cu tipul 1 al virusului herpes simplex. Apare predominant la copiii cu vârste cuprinse între doi și patru ani, dar a fost observată și la adolescenți și adulți. După o perioadă de incubație (= timpul dintre infecția cu agentul patogen și prima apariție a simptomelor) de 4 până la 6 zile, cei afectați dezvoltă febră, oboseală, vărsături, tendință la crampe, neliniște severă și modificări în cavitatea bucală, care sunt cunoscute popular ca „putregaiul bucal. „Sunt desemnați.
Cei afectati tind sa aiba respiratia urat mirositoare, cresterea productiei de saliva si umflarea ganglionilor limfatici din zona capului si gatului. Gingiile sunt foarte roșii și se formează numeroase blistere. După un timp scurt, blisterele se transformă în depresiuni rotunde și rănesc persoana în cauză. Gingiva poate fi acoperită și de secreții albicioase-gălbui. Infecția virală poate fi însoțită și de inflamația gâtului și de tuse severă și dureri în gât. Așa cum se întâmplă adesea, bolile inițiale la vârsta adultă sunt mai complicate decât în copilăria timpurie.
Modificările membranei mucoase bucale în contextul gingivitei herpetice regresează în termen de 10 până la 14 zile cu tratament simptomatic. Acestea includ repausul la pat, medicamente antipiretice, cantități abundente de băut și igiena orală atentă, dar atentă. Utilizarea unui antibiotic este inutilă, deoarece nu are efect împotriva virusurilor. În cazuri deosebit de severe, medicamentul aciclovir este prescris de medicul curant. După o infecție, persoana afectată este imună la boala reînnoită o viață întreagă.
Citiți mai jos. Virusul Herpes Simplex
Gingivita ulcerativa
Gingivita ulceroasă sau, de asemenea gingivita ulcerativa acuta necrotizanta (ANUG) începe de obicei brusc în zona dintre dinți. Ceea ce o deosebește de celelalte forme de gingivită este natura distrugătoare a țesuturilor, motiv pentru care papilele interdentare aproape „se topesc” în câteva ore. Țesutul distrus este însoțit de o acoperire de secreție. Sunt lăsate în urmă defecte în formă de crater din gingii, care tind să afecteze restul gingiilor sau al gingiei și întregului parodontiu.
ANUG este asociat cu dureri severe, sângerare și salivare crescută. Cei afectați suferă de respirație urât mirositoare și gustă un gust putrid. Ganglionii limfatici din jur sunt umflați, iar temperatura ridicată este un alt simptom.
ANUG apare adesea dintr-o gingivită cronică existentă și datorită unui sistem imunitar slăbit, motiv pentru care apare ca urmare a bolilor gâtului și faringelui. Compoziția exactă a bacteriilor responsabile nu este cunoscută astăzi. Cu toate acestea, este clar că ANUG nu este contagios.
Pe lângă curățarea terapeutică a cavității bucale, este prescris un antibiotic pentru a lupta împotriva bacteriilor. Clătirea suplimentară cu ingredientul activ clorhexidină poate reduce la minimum bacteriile pentru a vindeca gingiile. În cazuri grave, odihna la pat este potrivită pentru persoanele afectate. În timpul terapiei, cei afectați ar trebui să apeleze la alimente răcoritoare și să-și crească hidratarea.
Gingivita Gravidarum
Modificările inflamatorii ale mucoasei bucale, cunoscute sub numele de gingivita gravidarum, apar relativ frecvent în timpul sarcinii. Țesuturile mamei în așteptare devin mai flexibile în timpul sarcinii, inclusiv gingiile. Gingiile se umflă, se înroșesc și sângerează excesiv. Acest lucru poate afecta doar zonele individuale, dar și întreaga gingie. Producția redusă de salivă în timpul sarcinii și trecerea valorii pH-ului la intervalul acid facilitează jocul bacteriilor.
Nu este neobișnuit să se înmulțească țesutul, așa-numita hiperplazie de sarcină. Țesutul se înmulțește de obicei din a treia lună de sarcină și atinge cea mai mare măsură în luna a opta. Gingiile excesiv formate sunt foarte bine furnizate cu sânge, ceea ce explică tendința puternică de a sângera.
Aproximativ una din cinci până la a șaptea femei va prezenta aceste simptome în timpul sarcinii. Doar aproximativ 20% dintre cei afectați prezintă o formă severă de gingivită gravidarum, 80% suferă doar de simptome ușoare.
Cauza este schimbarea echilibrului hormonal și mai ales producția excesivă de estrogeni și progesteron. Gingivita gravidarum regresează independent încă din a noua lună de sarcină și cel târziu după naștere. Doar igiena orală completă ajută terapeutic. În cazuri deosebit de pronunțate, este necesar să curățați gingiile. Mamele care sunt în așteptare sunt sfătuite să ia vitamina C ca suport.
Gingivita în sarcină
Inflamarea gingiilor în timpul sarcinii este recunoscută de comunitatea medicală Gingivita gravidarum numit.
Gingivita este o indicație a HIV?
Pot apărea modificări ale cavității bucale care se pot asemăna cu gingivita, în special în stadiile incipiente ale infecției cu HIV. Adesea apar depresii ale mucoasei bucale sub formă de afecțiuni. Infecțiile fungice la nivelul gurii și gâtului și leucoplakia cu celule păroase, care apar ca o modificare locală albicioasă în cavitatea bucală, sunt simptome precoce ale infecțiilor cu HIV. De asemenea, o inflamație acută, agresivă a gingiilor (vezi mai sus sub Gingivita ulcerativa) poate fi, de asemenea, un simptom precoce al infecției cu HIV.
Dacă suspectați o infecție cu HIV, vă rugăm să consultați imediat medicul dumneavoastră.
de asemenea poti fi interesat de: Simptomele infecției cu HIV
Gingivita marginală
În cazul gingivitei marginale, este afectată doar gingiva marginală liberă, neatinsă. Termenul Gingivita simplex adesea folosit ca sinonim pentru gingivita marginală. Gingivita marginală se dezvoltă adesea din cauza depunerilor de plăci crescute din cauza igienei orale inadecvate. Bacteriile care se acumulează pe placă produc enzime și toxine care determină inflamarea gingiilor.
Inflamația apare ca o ghirlandă de la dinți la dinți și are ca rezultat umflarea și înroșirea. Gingiile sunt mai predispuse la sângerare. Igiena orală completă și îndepărtarea plăcii va face ca simptomele inflamației să dispară în câteva zile.
Gingivita Desquamativa
Gingivita desquamativa este un termen special pentru inflamația gingiilor, care a fost folosit anterior pentru a denota tipul sever cu umflarea și leziuni ale gingiilor.
Astăzi, termenul de gingivită desquamativa este utilizat pentru a descrie inflamația care este declanșată de anticorpi nedetectabili specifici bolii și care nu poate fi atribuită nicio altă boală. Deoarece majoritatea celor afectați sunt femei cu vârste cuprinse între 40 și 60 de ani, se presupune că tulburările echilibrului hormonal în timpul menopauzei sunt cauzele.
Aspectul este variabil. Întreaga gingivă, atât gingiva liberă, cât și gingiva atașată, fermă, este adesea afectată de roșeață severă, umflare și balon. Sângerarea este asociată cu simptomele, iar aceste răni au o tendință slabă la vindecare. Diagnosticul de Gingivită desquamativa se face numai dacă patologia s-a clarificat și prin eliminarea țesutului.
Gingivita simplex
Gingivitis simplex descrie o inflamație nespecifică a gingiilor, care este asociată cu umflarea, înroșirea și sângerarea crescută a gingiilor. Gingivita marginalis este sinonimă cu gingivita simplex.
Gingivita simplex este de obicei cauzată de placa bacteriană care, dacă există de mult timp, infectează gingiile și duce la disconfort. În această formă ușoară de gingivită, este afectată doar gingiva liberă, marginală, gingiva atașată nu este infectată.
Gingivita simplex este cauzată în principal de o igienă orală deficitară, dar poate fi însoțită și de simptome ale gripei sau în timpul sarcinii. Bacteriile pot forma preferențial buzunare în spațiile interdentare, deoarece epiteliul este detașat de dinte din cauza infecției. Bacteriile se pot adăposti în buzunare și pot provoca ruperea oaselor, permițând din pielea afectată să se dezlege. În acest caz, o simplă inflamație a gingiilor s-ar dezvolta într-o inflamație a gingiilor.
Cauzele gingivitei
Cauzele gingivitei pot fi variate, dar asemănătoare cu boala cariilor, aceasta este de obicei declanșată de placa bacteriană și deci de igiena orală precară. Termenul de placă este înțeles ca un bio-film dur, care constă pe de o parte din produse reziduale ale metabolismului bacterian și, pe de altă parte, din depozite alimentare.
Placa dentară care se lipește de suprafața dintelui poate pătrunde în multe cazuri chiar sub gingia. În profunzime, se așază pe și în jurul rădăcinii dintelui și provoacă buzunare adânci în proces.
Placa dentară duce la procese inflamatorii severe în aceste buzunare ale gingiei. Pe parcursul acesteia apar gingiile caracteristice sângerării. Gingivita este o inflamație pură (izolată) a gingiilor, fără implicarea altor structuri ale parodontiului. În majoritatea cazurilor, însă, gingivita nu este complet clasificată ca boală parodontală (cunoscut în mod fals ca boală parodontală) boala inflamatorie cunoscută a parodontiului. Acest fapt se datorează faptului că gingivita duce de obicei la inflamarea gingiilor dacă nu sunt luate măsurile de tratament adecvate. Inflamarea în jurul gingiilor este în general ușor de observat. Gingiile își pierd rapid culoarea roz, deschisă în zonele afectate și devin din ce în ce mai întunecate. Igiena orală necorespunzătoare sau inadecvată este în prezent cauza principală a gingivitei.
Cu toate acestea, se știe de mult timp că o serie de alți factori promovează și procesele inflamatorii în zona gingiilor și a gingiilor. Pe lângă igiena orală deficitară, există factori care favorizează o posibilă boală și promovează astfel cauzele gingivitei. Acești factori de risc includ:
- Consumul de tutun
- creșterea respirației bucale
- dinti carosi netratati
- Partener de viață cu procese inflamatorii în cavitatea bucală
- modificări hormonale în timpul sarcinii și un sistem imunitar general slab (imunodeficiență).
S-a dovedit că pacienții care suferă de diabet (Diabet) suferă de un risc semnificativ crescut de gingivită.Aproximativ una din două persoane va dezvolta inflamația gingiilor (gingivită) cel puțin o dată în viață. Stresul pe termen lung asupra organismului poate promova și dezvoltarea proceselor inflamatorii în cavitatea bucală. Aceasta este legată de inhibarea provocată de stres a formării celulelor imune și funcția lor. În majoritatea celor afectați, chiar dezvoltă o inflamație a gingiilor care ține dinții cu implicarea coloanei maxilare (parodontită). Astăzi se presupune chiar că o predispoziție genetică joacă, de asemenea, un anumit rol.
Simptomele gingivitei
Primul și cel mai important semn de gingivită este sângerarea în jurul gingiilor. Durerea când vă spălați pe dinți nu este de asemenea neobișnuită. Simptomele tipice ale gingivitei includ și roșeața severă și / sau decolorarea întunecată a gingiei. În plus, gingiile inflamate apar de obicei umflate și îngroșate (edem și umflături). În cazuri severe, poate apărea așa-numita degradare ulcerativă a gingiilor afectate.
Terapia gingivitei
Terapeutic, în toate formele de gingivită, se încearcă curățarea completă a gingiilor. Curățarea intensivă poate fi suficientă pentru ameliorarea simptomelor, cu condiția să existe o formă ușoară de gingivită. În cazul formelor severe, gingiile ar trebui să fie curățate profesional de către dentist / parodontist, curățând și buzunarele dintre dinți.
În sprijinul acestui lucru, persoana afectată ar trebui să utilizeze o soluție de clătire a gurii care conține ingredientul activ clorhexidină digluconat de două ori pe zi timp de două săptămâni, deoarece s-a demonstrat că aceasta reduce la minimum bacteriile din cavitatea bucală.
La începutul terapiei, medicul stomatolog sau parodontistul va efectua o așa-numită curățare profesională a dinților (PZR). Pe parcursul acestui lucru, fiecare dinte este curățat din toate părțile cu instrumente speciale (chiuretaj).
Datorită tăierii lor individuale, chiuretele sunt capabile să îndepărteze atât suprafața dinților, cât și plăcile moi (plăci) și dure (tartru). În mod alternativ, dinții pot fi curățați, de asemenea, folosind un "sablu". Din punct de vedere tehnic, însă, această metodă este mai mult decât discutabilă, întrucât particulele mici ale emițătorului zdrobesc suprafața dintelui și creează astfel nișe de murdărie.
De regulă, companiile legale de asigurări de sănătate acoperă doar costurile unei astfel de prevederi. Prin urmare, pacientul trebuie să ridice el însuși cel puțin o parte din cantitate. Prețul unei curățări profesionale a dinților variază mult de la practică la practică (în medie costurile sunt cuprinse între 70 și 150 de euro).
Având în vedere că gingivita netratată (gingivita) poate duce chiar la pierderea unor dinți altfel perfect sănătoși pe o perioadă mai lungă de timp, aceste costuri sunt justificate. Cu toate acestea, procesul dentar de curățare profesională a dinților nu este suficient pentru a pune capăt gingivitei mult timp. Mai presus de toate, cooperarea pacientului în cauză este esențială pentru succesul tratamentului. Verificările periodice, dacă este necesar, o nouă curățare profesională a dinților și, mai ales, o igienă orală adecvată este esențială pentru tratament.
În cazul gingivitei herpetice sau ANUG, repausul la pat poate fi adecvat, deoarece organismul este foarte slăbit de agenți patogeni și trebuie să se regenereze. De asemenea, stomatologul comandă antibiotice pentru bacterii și antivirale pentru forme virale de gingivită pentru a ajuta la eliminarea rapidă a organismului. În cazul simptomelor de însoțire, cum ar fi febra, sunt de asemenea concepute medicamente antipiretice, care reduc simptomele de însoțire ale gingivitei.
Ce medicamente ajută la gingivită?
În funcție de severitatea și tipul de gingivită, se folosesc alte medicamente.
- În cazul formelor bacteriene de gingivită, pe lângă o curățare minuțioasă, antibioticele sunt cele mai eficiente medicamente care ucid bacteriile rapid.
- În gingivita herpetică virală, antivirale, cum ar fi aciclovir, ajută la virusul inofensiv și accelerează regenerarea persoanei afectate.
- Medicamentele antipiretice și calmante sunt utilizate pentru a atenua efectele secundare ale gingivitei. Aceasta include, de exemplu, paracetamolul, care, pe lângă efectul de calmare a durerii, are și un efect de scădere a febrei.
Homeopatie pentru gingivită
Cu gingivita de orice fel, globulele pot ajuta și la depășirea mai rapidă a inflamației și la regenerarea gingiilor. În același timp, homeopatia ajută, de asemenea, la reabilitarea sistemului imunitar slăbit al organismului și la accelerarea vindecării. Pentru gingivită, medicamentul la alegere este Mercurius solubilis sub formă de globule. Mercurius solubilis în potența D12 ajută la calmarea gingiilor sângeroase și umflate. Doza uzuală este de cinci globule de trei ori pe zi. Dacă nu sunteți sigur cu privire la globule, trebuie să vă consultați medicul stomatolog.
Remedii la domiciliu pentru gingivită
În special în cazul unor forme ușoare de gingivită simplex sau marginal, remediile la domiciliu pot ajuta la calmarea gingiilor iritate și rănite și la accelerarea vindecării. Dacă după aproximativ o săptămână nu există o îmbunătățire semnificativă a simptomelor, se recomandă urgent o vizită la dentist.
- Unguentele calmante pentru căptușirea gurii sau clătirile cu alumine sau aloe vera pot calma gingiile și pot ameliora simptomele durerii. Clătirea trebuie folosită de trei ori pe zi, în timp ce unguentele sau pastele trebuie aplicate special pe locurile de inflamație locale de două ori pe zi.
- Ierburi precum mușețelul, salvia și cuișoarele pot fi, de asemenea, utilizate în soluțiile de clătire pentru a contracara inflamația gingiilor.
- Ghimbirul este folosit și ca soluție de clătire, ca remediu casnic pentru gingivită. Cu ghimbirul, însă, datorită spicului său, trebuie avut grijă să nu iritați gingiile în continuare.
- În general, răcirea țintită poate ajuta la ameliorarea simptomelor pentru o perioadă scurtă de timp și la calmarea durerii.
- Totuși, cel mai important este igiena orală completă pentru a elimina placa bacteriană care provoacă gingivita simplex sau marginalis și pentru a curăța gingiile, deoarece, dacă bacteriile rămân în gură, gingivita va persista și ea.
- Pentru celelalte forme de gingivită cauzate de virusuri sau hormoni, remediile casnice sunt neputincioase și nu pot regenera gingiile.
Citiți mai multe despre acest subiect: Remedii la domiciliu pentru inflamația gingiilor
Diagnosticul gingivitei

În cazuri speciale și / sau atunci când procesele inflamatorii pătrund în alte structuri ale sistemului de susținere a dinților (de exemplu, maxilarul), este recomandat totuși un specialist în parodontică (Periodontists) a vizita.
La început, se realizează un screening complet (starea dinților și starea aparatului de susținere a dinților). Aceasta înseamnă că atât starea substanței dinte, cât și starea gingiilor sunt evaluate cu exactitate. Pe parcursul acestui lucru, se măsoară și profunzimea posibile buzunare gingivale. Această măsurare este efectuată fie în numele dinților individuali pentru fiecare cadran al maxilarului (Indicele de screening parodontal; pe scurt: PSI) sau mult mai extins în șase locuri din jurul fiecărui dinte.
Pentru a putea determina adâncimea buzunarelor gingivale, dentistul asistent ghidează o sondă îngustă, scalată, între substanța dintelui și gingii. Determinarea întinderii buzunarelor gingivale este de obicei absolut nedureroasă și complet inofensivă funcției aparatului de susținere a dinților.
Mai mult, în timpul examinărilor preliminare poate fi efectuat un test microbian pentru a determina germenii exacti. În cazuri severe, este de asemenea recomandat să se realizeze o imagine cu raze X (OPG) care să prezinte dinții din maxilar împreună cu mandibula. Cu ajutorul acestei radiografii, starea scheletului poate fi evaluată și măsura în care procesele inflamatorii s-au răspândit deja pot fi evaluate.
Terapia efectivă a gingivitei începe cu o ședință de profilaxie generală. Pe parcursul acestuia, pacientului i se arată cu tablete de colorat speciale la care punctele de igienă orală trebuie optimizate. Aceasta este urmată de instrucțiuni privind o tehnică de spălare a dinților adecvate, care este adaptată condițiilor speciale din cavitatea bucală a pacientului individual (pentru mai multe detalii, vezi profilaxia gingivitei).
Prevenire (profilaxie)
Cel mai eficient mod de a vă proteja de dezvoltarea gingivitei începe de acasă.
Fără igienă orală, gingivită efectuată în mod regulat, adecvat (gingivita) nu preveni. Utilizarea unei singure periuțe de dinți nu este suficientă în majoritatea cazurilor pentru a elimina complet toate germenii și depozitele de plăci din cavitatea bucală. În special la pacienții care suferă de alinieri pronunțate ale dinților sau de spații interdentare foarte înguste, există zone dificil de accesat.
În aceste zone cu greu, sau deloc, se poate ajunge cu periajele unei periuțe de dinți. Din acest motiv, medicii stomatologi recomandă peria interdentară cel puțin o dată pe zi (sinonim: Perie interdentală) sau pentru a aza. Acest lucru face ca igiena orală să consume mai mult timp, dar aceasta pare a fi cea mai reușită metodă de prevenire a gingivitei. Întrucât minuțiozitatea folosirii periilor interdentare (și, de asemenea, a aței) experiența arată că scade după câteva minute, este recomandabil să începeți într-un cadran diferit în fiecare zi. Prin urmare, se poate presupune că fiecare cadran poate fi înregistrat complet cel puțin la fiecare patru zile.
Unele studii au arătat că riscul de a dezvolta gingivită se reduce enorm ca urmare. În plus, utilizarea unor clătiri antibacteriene speciale pentru gură ajută la reducerea numărului de bacterii care trăiesc în cavitatea bucală și, astfel, la formarea plăcii. Pentru a verifica amănunțimea curățării dinților și pentru a face vizibile depunerile rămase, pot fi folosite la intervale regulate comprimate de colorare a dinților.
Diferitele remedii la domiciliu pot avea, de asemenea, un efect preventiv dacă sunt utilizate în mod regulat.
În plus, trebuie efectuat un control stomatologic la fiecare șase luni. De asemenea, este foarte recomandată participarea la programe speciale de profilaxie. Aceste programe includ o vizită la stomatolog, care trebuie făcută la fiecare 3 până la 6 luni, după cum este necesar. În timpul programărilor individuale, dinții sunt înveliți cu o soluție specială de colorare și depunerile de plăci sunt vizibile. Ingredientele acestei soluții de colorare reacționează cu diferite componente ale depozitelor și în acest fel iau o culoare specifică. Aceste soluții nu numai că sunt capabile să facă vizibilă ochiul plăcii dentare, dar pot diferenția și depunerile vechi și cele noi. Majoritatea preparatelor utilizate în practica stomatologică folosesc un colorant albăstrui pentru a evidenția depozitele mai vechi (mai vechi de 48 de ore) și un colorant roșu în jurul plăcii noi (placă) a face vizibil. Apoi dentistul sau asistentul profilactic instruit (ZMF) încearcă să optimizeze igiena orală a pacientului prin instrucțiuni de curățare. Curățarea profesională a dinților cu îndepărtarea depozitelor libere (plăci) și solide (tartru) încheie o astfel de sesiune de profilaxie.
Care sunt riscurile gingivitei?
Cel mai grav risc de gingivită (gingivita) este posibilitatea proceselor inflamatorii răspândite în alte structuri ale aparatului de susținere a dinților. Acest lucru poate duce la deteriorarea coloanei maxilare și a regresiei osoase. În cel mai rău caz, aceasta duce la pierderea unor dinți complet sănătoși. Furnizarea ulterioară a lacunelor dentare cu un implant este extrem de dificilă din cauza ancorei osoase lipsă. Din acest motiv, de obicei trebuie să fie furnizat un pod, care la rândul său asigură crearea de noi nișe de mizerie dificil de curățat. În plus, răspândirea proceselor inflamatorii din zona maxilarului poate avea efecte dăunătoare asupra sănătății dentare. Nu este neobișnuit ca o inflamație a gingiilor (gingivită) să se dezvolte în cele din urmă într-o inflamație dureroasă a rădăcinii, deoarece inflamația se extinde până la nivelul maxilarului.
Anatomia gingiilor
Ca parte a mucoasei bucale (lat. gingie) gingiile acoperă mandibula și părțile inferioare ale substanței dintelui atașate de ea. Gingiile (gingie) numărat la aparatul de susținere a dinților.
La marginea superioară (în maxilarul inferior la marginea inferioară; apical) gingiva continuă în mucoasa orală liberă. La o inspecție mai atentă, se poate observa o structură de graniță în formă de ghirlandă între gingii și mucoasa bucală, așa-numita Linea garlandiformis. Se face o distincție generală între două părți diferite ale gingiei, cea liberă și gingiva atașată. Gingiile libere sunt situate între fiecare dinte din partea inferioară a
Spațiu interdentar. Direct mai jos este gingiva, care este ferm conectată la os și cimentul dentar prin fibrele de țesut conjunctiv ("gingiva atașată“).