miozita
Prezentare generală
Miozita este una boala inflamatorie a țesutului muscular. Poate fi declanșat de o mare varietate de cauze, dar este de obicei rezultatul uneia Boala autoimuna. Miozitidele apar mai ales în asociere cu alte boli, dar sunt în general o rudă tablou clinic rar Există doar 10 cazuri de boală în rândul unui milion de locuitori înregistrați pe an. Cele mai frecvente forme de boală sunt Polimiozita, dermatomiozita si Miozita corpului de incluziune. Adesea există una inflamaţie de Tesut muscular cu Inflamația țesutului conjunctiv socializat.
Citiți mai multe despre sub-formularele din subiectele noastre speciale:
- Polimiozita
- dermatomiozita
cauza de bază
De multe ori cauza unei miozite existente nu poate fi identificată cu precizie. În acest caz, se vorbește despre unul idiopatică Miozita. În Polimiozita si dermatomiozita, cele două imagini clinice cele mai frecvente în acest domeniu, sunt procesele de boală mediate autoimun, așa-numitele Boală autoimună. Sistemul imunitar atacă celulele proprii ale corpului cu celulele sale de apărare și duce astfel la distrugerea lor. Ca urmare, țesutul afectat devine inflamat.
Mușchii pot fi implicați în infecții sau inflamații sistemice generale, precum și în procesele inflamatorii din țesutul conjunctiv. Dacă miozita este declanșată din exterior, acest lucru se întâmplă cu bacterii, viruși sau paraziţi. O boală, de exemplu, este predestinată în special pentru dezvoltarea miozitei lepră, Gonoree (sifilis) și tetanic sau cu infestare cu paraziti cu schistosomes și Trichinellacare sunt amândoi viermi. În general, însă, infecțiile menționate apar mai rar în latitudinile europene. Boala Bornholm cu toate acestea, poate apărea și aici, deoarece virușii declanșatori Cocksacki B pot fi găsiți în întreaga lume. Miozita poate de asemenea ereditar Fii de origine așa Sindromul Münchmeyer. Dar, de asemenea, această formă specială a unei boli musculare inflamatorii trebuie considerată extrem de rară datorită răspândirii ușoare a acesteia.
Simptome
Simptome o miozită se poate dezvolta în funcție de tabloul clinic simetric sau doar unilateral reprezinta. Cu toate acestea, merge cu toate formele creșterea pierderii forței și slăbiciune musculară Dureri musculare mana in mana. Intensitatea simptomelor depinde de gradul de inflamație. Fără tratament antiinflamator, poate și el procese degenerative musculare ies în vizibil distrofie musculara reprezinta. Deoarece toți mușchii din întregul corp pot fi afectați, localizarea gâtului și a mușchilor faringelui poate determina ca acesta să devină prea Dificultate la inghitire și răguşeală vin.
Dacă boala de bază este degenerativă, ca în sindromul Münchmeyer, celulele pot fi remodelate. În acest caz rar va fi Săruri de calciu depozitate în celulele afectate și duce la Osificarea mușchilor (Myositis ossificans). Astfel de Calcificarea celulară se poate dezvolta într-o măsură mai mică în alte forme de miozită. Practic, procesele inflamatorii pun stres pe celulele țesutului afectat. Datorită defalcării constante și acumulării de celule, poate metaplaziaadică se produc modificări în structura celulară. Acestea pot duce în cele din urmă la degenerare a țesutului - o tumoră malignă.
Diagnostic
Diagnosticul de miozită este de obicei complicat, deoarece este dificil de diferențiat între diferite imagini clinice. Simptomele clinice ar trebui să fie ghidul, deoarece acestea pot oferi o indicație a tipului și localizării inflamației. Cu toate acestea, majoritatea miozitei sunt boala înfiorătoareceea ce se observă abia târziu. Aceasta crește riscul de a produce daune consecvente permanente. În principiu, medicul examinator trei instrumente de diagnosticcare poate fi folosit: a Examen de laborator, o electromiografie (EMG; Măsurarea tensiunii în mușchi) și a Biopsia musculară (procedura invazivă în care țesutul muscular este îndepărtat.
Examen de laborator: La examinarea parametrilor de laborator în sângele pacientului, accentul principal este pe enzimele care se acumulează în celulele musculare și sunt eliberate atunci când celulele sunt deteriorate. Cea mai importantă enzimă este Creatină kinază (CK) În plus, alți parametri, cum ar fi activitatea lactatului dehidrogenazei, din aldolaza și aspartat aminotransferaza în sânge. Semne generale de inflamație Cum creșterea proteinei C reactive, creșterea numărului de globule albe sau unul BSG extins sunt de asemenea înregistrate, dar dovedesc doar prezența inflamației. Cantitatea de mioglobina, o proteină specifică a mușchilor scheletici, poate fi, de asemenea, determinată și inclusă în diagnostic. Cu toate acestea, valoarea nu spune nimic despre localizarea afectării, doar că celulele musculare au pierit. Dacă există suspiciunea unei infecții cu agenți patogeni, este posibil să se detecteze anticorpi formați de corp împotriva agentului patogen și astfel să se indice o infecție existentă sau să se utilizeze un PCR (Reacția în lanț a polimerazei) să dubleze ADN-ul agentului patogen și să-l afișeze astfel încât să fie posibilă o identificare precisă controlată de computer. Anticorpi specifici pentru miozită, care se formează în cursul bolii la unii pacienți, nu au, în majoritatea cazurilor, o valoare concludentă, așa cum sunt și în alte boli, cum ar fi inflamația alveolelor (Alveolită) sau inflamația articulațiilor (artrita).
Electromiografie (EMG): Cu un EMG, două ace mici sunt introduse în mușchi pentru a fi examinate. Acele conduc electricitatea și măsoară Schimbări de tensiune în țesutul muscular. Modificările sunt în Odihnă și tensiune înregistrată și evaluată. Majoritatea pacienților cu miozită prezintă modele vizibile, care nu sunt automat dovedite ale bolii. Cu toate acestea, EMG este un examen necomplicat prin care poate apărea indicația pentru diagnosticare ulterioară. În plus, se poate efectua o electroneurografie în care Viteza de conducere nervoasă si Timp de reacție musculară este masurat. Aici un nerv este încântat cu ajutorul electrozilor aplicați și se acordă atenție creșterii musculare care pot fi declanșate. Leziunile nervoase concomitente sau alte boli pot fi dovedite sau excluse, ceea ce joacă un rol important în diagnosticul diferențiat (alte boli cu simptome potrivite).
Biopsia musculară: Deoarece biopsia musculară este a examen invaziv trebuie planificată amplasarea intervenției. Acest lucru se realizează de obicei printr-un RMN (imagistica prin rezonanță magnetică). Biopsia nu trebuie efectuată pe un site care a avut anterior un EMG. Puncțiile de ace conduc la moartea celulelor locale, care în retrospectivă nu mai poate fi diferențiată de miozită. Odată găsit locul potrivit pentru biopsie, Biopsie (țesut biopsiat) examen microscopic ușor s-au demonstrat caracteristici generale ale miozitei, dar se pot observa modificări tisulare specifice diferitelor forme. Puteți vedea ambele într-un mod caracteristic Pierderi de fibre musculare (fibre musculare moarte / necrotice), precum și secțiuni regenerate ale fibrelor musculare și semne tipice de inflamație - Infiltrarea țesuturilor (Imigrație) prin celulele inflamatorii. Dacă activitatea bolii este scăzută, diagnosticul poate fi îngreunat prin semne celulare lipsă sau dificil de găsit.
Anticorpi cu miozită
De când miozita una dintre bolile inflamatorii ale mușchilor scheletici, care poate fi cauzată de o reacție autoimună, adică o reacție falsă a sistemului propriu de apărare a corpului împotriva structurilor proprii ale corpului, prin urmare, este posibilă detectarea anumitor anticorpi în sângele pacientului afectat.
Acești anticorpi fac parte din sistemul imunitar și sunt numiți Limfocite B și sunt îndreptate împotriva - aici în cazul miozitei - structurilor culturii musculare scheletice, așa-numitele antigene, în contextul unei boli autoimune. În miozită, se face o distincție între anticorpi specifici pentru miozită și asociați cu miozita.
Primele se găsesc la aproximativ 15-50% dintre pacienții aflați în serul de sânge și pot fi măsurați prin prelevarea unei probe de sânge.
Anticorpii specifici pentru miozită includ în primul rând anticorpi împotriva sinteticelor ARNt, cum ar fi Anticorpi Jo-1, anticorpi PL-7, anticorpi EJ sau anticorpi KS. Anticorpii asociați de miozită includ i.a. anti-Mi-2, anti-SRP și anti-Pm-Scl.
Cele mai frecvente imagini clinice
Polimiozita
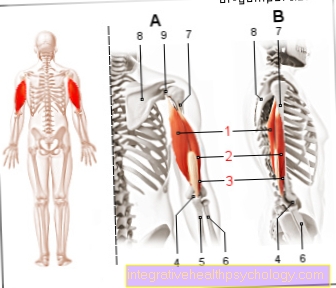
Polimiozita este că forma cea mai rară boli musculare inflamatorii comune. Apare mai frecvent în două faze ale vieții pacientului: în copilărie și adolescență de la 5 la 14 ani și la vârsta adultă avansată de la 45 la 65 de ani. În medie, de două ori mai multe femei decât bărbații sunt afectate de polimiozită. clinic boala se arată prin cea mai mare parte slăbiciune musculară simetrică în zona Curea la umar si şold - mușchii apropiați de tors. Punctele slabe se dezvoltă în comparație cu miozita corpului de incluziune destul de rapid, peste săptămâni până luni. Lipsa de forță musculară poate provoca postură rău dureroasă trece prin Cicatrizarea de la secțiuni musculare inflamate la Aliniere incorectă a articulațiilor. Proba de țesut prelevată printr-o biopsie punctează între fibrele musculare Celule inflamatorii imigrate pe. Procesul bolii al polimiozitei nu este încă pe deplin înțeles. Cu toate acestea, se presupune a fi a Boala autoimuna acte. Spre deosebire de dermatomiozită, aceasta este însă mediată de un răspuns celular direct al organismului și nu prin intermediul proteinelor corespunzătoare.
Citiți mai multe despre acest subiect la: Polimiozita
dermatomiozita
Nerespectând vârsta, dermatomiozita apare mai frecvent decât polimiozita. Ca și în cazul polimiozitei, se poate observa o acumulare specifică vârstei. Femeile sunt mai susceptibile să fie afectate decât bărbații. Printre simptomele care afectează mușchii scheletului apar modificări ale pielii în dermatomiozită. Erupții de culoare liliac (eritem) se formează pe zonele corpului expuse la lumină, motiv pentru care a apărut denumirea de boală violet. Pielea devine flanșată, mai ales în locuri peste articulații, cum ar fi degetele, coatele și genunchii. Ca parte a erupției cutanate, poate apărea umflarea pleoapelor superioare, oferind pacientului o expresie puțină. Acest lucru poate fi agravat prin cicatrizarea pielii solzoase.
Modificările descrise pot apărea mai mult sau mai puțin puternic. Dacă se efectuează o biopsie musculară, celulele inflamatorii perivasculare din jurul vaselor pot fi identificate în eșantion. Celulele corespondente se colectează, de asemenea, între pachetele de fibre musculare individuale (interfasciculare). Fibrele musculare periferice devin mai înguste în raport cu restul pachetului. Aceasta este cunoscută sub numele de atrofie perifasciculară. Pathomecanismul (procesul bolii) se bazează pe o reacție autoimună care este îndreptată împotriva capilarelor (vasele cele mai mici) din mușchi. Acestea sunt atacate și deteriorate de proteinele inflamatorii proprii ale organismului (de exemplu, imunoglobuline). Drept urmare, fibrele musculare nu mai pot fi furnizate și mor.
Apar necroză locală (moartea celulelor) și tromboză vasculară (ocluzia unui vas de către un cheag de sânge / tromb) - fasciculele de fibre musculare scad în forță și în final se ofilesc. O tumoră malignă este cauza dezvoltării în peste un sfert din bolile dermatomiozitei. Tot aici corpul formează substanțe care sunt îndreptate atât împotriva tumorii, cât și a țesutului sănătos al corpului.
Citiți mai multe despre acest subiect la: Dermatomiozită
Miozita corpului de incluziune
Miozita corpului de incluziune este o boală cronică, progresivă, inflamatorie, degenerativă. Procesul cauzal în organism nu a fost încă clarificat cu precizie, dar se suspectează o interacțiune a factorilor inflamatori și degenerativi. Afectează bărbații în 75% din cazuri și apare mai ales după vârsta de 50 de ani. Cursul este destul de gradual - poate dura uneori luni sau ani pentru apariția primelor simptome clinice. Pacienții observă mai întâi probleme de urcare a scărilor sau ridicare din poziția de șezut. Dificultățile de a ține o prindere fermă sau chiar în primul rând sunt caracteristice. Simptomele sunt cauzate de slăbiciunea progresivă a antebrațului și a mușchilor coapsei. 60% dintre suferinzi raportează dificultăți la înghițire, deoarece muschii sunt necesari și pentru acest lucru, ceea ce poate fi afectat de inflamație. Preparatul preparat dintr-o biopsie seamănă cu cel al unei polimiozite. Se pot observa celule inflamatorii imigrate și catene de fibre scufundate. În plus, există incluziuni în țesut, așa-numitele „vacuole ramificate” (în engleză: vacuoles încadrate; vacuole = vezicula celulară). Corpurile de incluziune conțin diferite structuri proteice, proteine α-amiloide și tau. Acești compuși sunt folosiți și în alte boli degenerative, cum ar fi în Boala Alzheimer, a găsi.
Imagini clinice speciale
Sindromul Münchmeyer (Fibrodysplasia ossificans progressiva): Prin a defect genetic genetic care influențează dezvoltarea mușchilor scheletici, apare așa-numitul sindrom Münchmeyer. Se întâmplă de-a lungul anilor Depozitarea sărurilor de calciu în celulele musculare și ca urmare a osificare a mușchilor. Începând din zona gâtului, boala progresează sus jos înainte, peste regiunea umărului în brațe și trunchi. Deoarece în prezent nu există nici o posibilitate dovedită pentru terapie, cu atât mai puțin pentru vindecare, ea intră Etapa terminalului boala pentru Osificarea mușchilor respiratori și astfel să respirație dificilă, pâna la Sufocare. Deoarece majoritatea pacienților rămân fără copii și nu transmit gene, răspândirea sindromului Münchmeyer este foarte limitată.
Boala Bornholm (Pleurodynia epidemică): Pleurodynia epidemică este a boala inflamatorie a pleurei (Pleura), toracele și mușchii abdominali. Este cauzată de o infecție cu virusul Cocksackie B, un membru al familiei enterovirusului. Sunt simptomatice Respirație dureroasă, febră ușoară și a gâtul roșu. Durerea este cauzată de implicarea mușchilor intercostali, mușchii dintre coaste, care fac parte din mușchii respiratori.Boala Bornholm poate transmis de la persoană la persoană și va face implicit simptomele cu analgezice tratate.
Miozita ochiului
Miozita pe ochi, de asemenea miozita oculară numit, este un idiopatic (adică se produce fără o cauză cunoscutăInflamația mușchilor din ochi.
Este una dintre a treia boli cele mai frecvente ale prizei oculare și vine imediat după implicarea ochilor în Hipertiroidismul iar în bolile limfoproliferative.
Cauza exactă a miozitei în ochi nu a fost încă clarificată pe deplin, se suspectează că este o reacție autoimună, adică o reacție incorectă a sistemului propriu de apărare al organismului, care recunoaște și combate în mod fals anumite structuri celulare ca străine.
Cele mai frecvent afectate sunt femeile la vârsta adultă (Vârsta medie de debut: 34 de ani), în care simptomele sunt mai des unilaterale (cu un singur ochi afectat) decât bilateral:
- proeminent globul ocular
- Umflarea și inflamația conjunctivale
- dureri dependente de mișcarea ochilor
- Restricții de mișcare a ochilor și tulburările vizuale rezultate (de exemplu, vedere dublă).
Mușchiul ochiului cel mai frecvent afectat este mușchiul drept de mijloc (Mușchiul rectului medial), care de obicei mișcă globul ocular spre nas. Miozita ovulară este de obicei diagnosticată cu o tomografie și este tratată luând glucocorticoizi (cortizon), astfel încât inflamația de obicei scade în câteva zile fără consecințe.
Myositis ossificans
Termenul "Myositis ossificans„Include Două modele de boli medicale.
Pe de o parte este osificare heterotropă Aceasta este o boală care apare în diferite părți ale corpului, fie spontan sau după traumatisme și intervenții chirurgicale Ossifications vine.
Pe de altă parte, termenul „Myositis ossificans„De asemenea, o boală ereditară rară - Myositis ossificans progresiva. Acesta este un defect genetic congenital care determină transformarea mușchilor scheletici ai corpului în țesut osos în etape. Doar aproximativ 600 de persoane din întreaga lume sunt afectate de această boală ereditară. Cauza remodelării osoase este incapacitatea de a repara mușchii scheletici defectuoși după accidentări banale sau traume cu țesut muscular sănătos sau țesut cicatricial - în loc se folosește țesutul osos.
De-a lungul timpului, sistemul muscular devine din ce în ce mai nefuncțional, iar boala poate pune viața în pericol atunci când organele sunt afectate de osificarea mușchilor (De exemplu, disfuncție respiratorie, datorită creșterii osificării mușchilor intercostali și, prin urmare, pieptului).
terapie
Tratamentul dermatomiozitei și al polimiozitei corespunde în cea mai mare parte terapiei aplicate pentru bolile autoimune. Aici este Cortizon administrat, care inhibă parțial sistemul imunitar Plată inflamația conduce astfel încât țesutul să se poată recupera. Se folosesc doze relativ mari, care sunt reduse treptat pe o perioadă mai lungă de timp. Efectul începe în funcție de pacient după zile până la săptămâni, în cazuri întârziate după 1-2 luni. Administrarea cortizonului pe termen lung cu toate acestea, este cu o mare varietate de Efecte secundare conectat, cum ar fi Defecțiune musculară, osteoporoza sau modificări mentale. Dacă terapia nu are efectul dorit sau dacă doza trebuie redusă din cauza efectelor secundare, suplimentar citostaticelor modul în care se utilizează metotrexatul, care de asemenea au un loc fix în tratamentul tumorii și comprimă suplimentar sistemul imunitar. Darul de imunoglobuline cu doze mari poate fi de ajutor în polimiozită și dermatomiozită, dar este deosebit de controversat în tratamentul miozitei corpului de incluziune. Pe lângă terapia medicamentoasă, poți fizioterapie și Ergoterapie sunt utilizate pentru a menține libertatea de mișcare și pentru a reduce scurtarea musculară (Contracțiile) a preveni. În cazul slăbiciunii musculare pronunțate, folosirea de ajutoare pentru mers sau scaune cu rotile, în cazul paraliziei, întăririi musculare sau rănilor, poate fi necesar un tratament suplimentar.
prognoză
Terapia regulată vă poate ajuta la jumătate cel pacient Polimiozita se poate efectua o vindecare completă. În caz contrar, se poate obține o oprire cu slăbiciune musculară mai mult sau mai puțin permanentă. Cu toate acestea, în 20% din cazuri există posibilitatea ca niciun succes să nu fie înregistrat în ciuda terapiei complexe.
dermatomiozita poate fi, de asemenea, vindecat sau cel puțin limitat prin terapie adecvată. Tratamentul tumorii care este adesea cauza bolii poate provoca o îmbunătățire permanentă a simptomelor sau vindecarea bolii secundare.
Deoarece terapia medicamentoasă este a Miozita corpului de incluziune nu este promițător, o gamă constantă de mișcare trebuie vizată prin fizioterapie și exerciții independente. Exercițiile de forță ușoară și antrenamentul de rezistență musculară pot, de asemenea, contracara simptomele. În cazul unei tulburări tulburătoare a mușchilor gâtului, o vizită la un logoped poate oferi alinare pentru a îmbunătăți dificultățile de înghițire. Se practică mișcări utile sau posturi care facilitează procesul de deglutiție.
















.jpg)