Infecție cu HIV
definiție
Virusul imunodeficienței umane (HIV) poate fi transmis prin sânge, prin contact sexual sau de la mamă la copil. Infecția acută cu HIV duce la simptome asemănătoare gripei. În cursul următor, sistemul imunitar este distrus și pot apărea boli oportuniste. Aceste boli sunt infecții care nu au efect asupra oamenilor sănătoși.
În zilele noastre, virusul poate fi bine controlat prin terapie antivirală. Boala nu este încă vindecabilă, dar pacienții pot duce o viață fără simptome. Prognosticul sa îmbunătățit semnificativ în ultimii ani.
Citiți și articolul nostru: Boli cu transmitere sexuală (BTS)
Epidemiologia
În ciuda scăderii ritmului persoanelor nou infectate (Roman Koch Institute, 2011), problema HIV și SIDA rămâne o problemă majoră a populației. În Germania, în prezent, aproximativ 70.000 de persoane sunt infectate, aproximativ două treimi dintre ele fiind de sex masculin. Se poate presupune un număr mai mare de cazuri nedeclarate.
Peste 30 de milioane de persoane sunt afectate în întreaga lume și aproximativ trei milioane mor în fiecare an ca urmare a infecției. Deși o mare parte - în jur de 20 de milioane - este concentrată pe continentul african, SIDA rămâne o problemă importantă din punct de vedere numeric în Europa de Vest. Numărul de persoane recent infectate a atins apogeul până la începutul anilor '80, când nimeni nu știa despre virus și despre transmiterea acestuia.
Cu toate acestea, rata bolnavilor în populație este în creștere (răspândire), care se datorează și supraviețuirii mai bune și mai lungi a pacienților. Există o legătură între riscul bolii și apartenența la anumite grupuri. Prevalența bolii în rândul bărbaților homosexuali este încă deosebit de mare. Alte grupuri de risc sunt, de exemplu, utilizatorii i.v. Medicamente administrate, persoane din țări în care o mare parte a populației este afectată și pacienți care sunt dependenți de transfuzii frecvente, de exemplu din cauza hemofiliei. În prezent, acesta din urmă este cu greu un risc, deoarece donările de sânge sunt examinate și selectate în consecință în această țară.
Aflați aici totul despre subiect: SIDA
Virusul HI
Virusul imunodeficienței umane (virusul HI) este unul dintre retrovirusuri - virusul este format din catene de ARN și trebuie să transcrie mai întâi ARN-ul său în ADN în timpul replicării. Aceste cunoștințe sunt utilizate în scop terapeutic. Diverse medicamente pot inhiba replicarea și împiedică evoluția bolii.
Există două subtipuri cunoscute ale virusului HI. Oamenii și unele specii de maimuțe sunt rezervoarele virusului. Ele atacă sistemul imunitar și slăbesc sistemul imunitar. Ca urmare, pot apărea infecții oportuniste - acest tip de infecție este lipsit de simptome la persoanele sănătoase, deoarece sistemul lor imunitar poate lupta cu agenții patogeni respectivi. Cu toate acestea, la persoanele imunosupresate, poate să apară reactivarea virusurilor herpetice, pneumonie și numeroase alte boli.
Aflați mai multe despre acest subiect aici: Virusul HI.
Ce este HIV 1 și HIV 2?
Acestea sunt subtipuri ale virusului HI. Ambele subtipuri pot duce la imunodeficiență în cazul unei infecții și, în stadii avansate, pot declanșa SIDA.
Virusul HIV 1 declanșează infecția în majoritatea cazurilor și este răspândit în întreaga lume. Virusul HI 2 este restricționat în principal pe continentul african și reprezintă doar un procent mic din infecțiile cu HIV.
Transferul
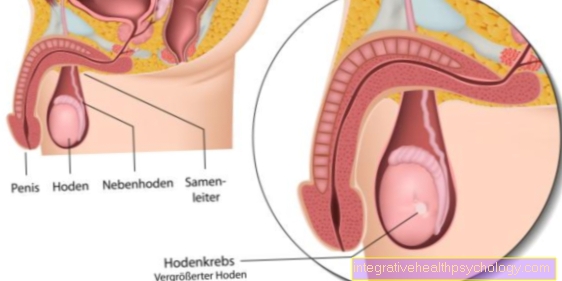
Transmisia are loc prin fluidele corporale ale unei persoane infectate, în contact direct cu propria persoană. Totuși, acest lucru necesită o concentrație mare de virus. Aceasta se aplică lichidelor de sânge, spermă, vaginale și creierului.
Acest lucru explică cele mai importante rute de transmisie. HIV este transmis atât prin relații homosexuale cât și heterosexuale. Contactul direct al materialului infectat cu sângele este deosebit de periculos. Chiar și leziunile minore, abia vizibile ale pielii sau ale mucoaselor, sunt suficiente.
În plus, donațiile de sânge contaminate pot duce la transmitere. De asemenea, riscă sunt dependenții de droguri care se pot infecta prin partajarea seringilor, de exemplu. Virusul poate fi transmis și de la o mamă infectată la copilul ei în timpul procesului de naștere sau alăptării ulterioare (vezi mai jos).
HIV poate fi transmis oral?
Virusul HIV nu poate fi transmis prin salivă. Se transmite prin sânge contaminat sau prin contact sexual.
Probabilitatea ca HIV să fie transmis prin sex oral este foarte scăzută, deoarece trebuie să fie ingerate o cantitate mare de secreții care conțin HIV. Mucoasa orala este de obicei foarte stabila astfel incat sa nu se produca infectie in acest fel.
Poate fi transmis HIV prin sărutare?
La această întrebare puteți răspunde cu un răsunător nr. HIV nu poate fi transmis prin salivă. Virusul se găsește doar în sânge sau lichide corporale, cum ar fi materialul seminal. Drept urmare, acesta poate fi transmis numai prin produse de sânge infectate sau prin contact sexual. Produsele sanguine infectate pot fi transfuzii sau echipamente de colectare a sângelui infectate. În special consumatorii de droguri sunt afectați de utilizarea tacâmurilor infectate.
În plus, HIV poate fi transmis de la mamă la copil în timpul travaliului sau în timpul alăptării. Pe lângă acești factori de risc, nu sunt cunoscute alte rute de transmisie. Deci sărutul este în siguranță.
Ce sunt conductorii?
Se înțelege că un conductor este un transportator. Sunt cunoscuți diverși conductori care provoacă infecție cu HIV. Aceasta include produse de sânge infectate, cum ar fi ace pentru a colecta sânge. Utilizatorii de droguri folosesc în special aceste ace și se infectează cu HIV. Din acest motiv, trebuie folosite întotdeauna ace sterile. Dacă lucrați mult cu sângele în general, este recomandat să purtați mănuși, deoarece sângele poate provoca și alte infecții.
Pe lângă produsele de sânge infectate, oamenii pot fi și transportatori. Boala HIV se poate răspândi în organism și apare în principal în sânge, spermatozoizi și secreții vaginale ale oamenilor. Din acest motiv, este deosebit de important să respectați măsurile igienice și să nu aveți relații sexuale neprotejate. Dacă observați aceste puncte, riscul poate fi redus semnificativ.
HIV și sarcina
Deși este un serviciu de asigurări de sănătate, multe femei nu iau teste HIV în timpul sarcinii. Cu toate acestea, o infecție HIV existentă, eventual, încă simptomatică la mamă, poate fi transmisă nou-născuților.
Probabilitatea generală de transmisie este de aproximativ 20%. Virusul poate fi transmis atât prin procesul nașterii efective, cât și prin alăptarea ulterioară. Prin urmare, se recomandă ca mamele HIV pozitive să se abțină de la alăptare. În plus, dacă testul este pozitiv înainte sau în timpul sarcinii, se iau măsuri pentru a minimiza riscul de infecție pentru nou-născut. Nașterea trebuie făcută prin cezariană, deoarece poate fi evitat contactul sângelui copilului cu sângele mamei. Datorită barierei tortului mamei, copilul nenăscut de obicei nu este încă infectat. Prin urmare, nu există examene invazive, cum ar fi Se poate efectua testul de lichid amniotic.
Mama și nou-născutul trebuie să primească, de asemenea, terapie antiretrovirală (vezi mai jos). Spre deosebire de opinia publică, există și opțiuni sigure pentru femeile și bărbații HIV-pozitivi care doresc să aibă copii fără să-și infecteze simultan partenerul. Aceasta include, de exemplu, inseminarea artificială a femeilor care s-au testat pozitiv.
Cât de mare este riscul de infecție?
Riscul unei infecții cu HIV este scăzut - virusul nu poate fi transmis în viața de zi cu zi. Cu toate acestea, există câțiva factori de risc care fac o infecție mai probabilă. Aceasta include sex neprotejat cu cineva care este HIV pozitiv. Riscul de infecție este crescut, în special la bărbații homosexuali, deoarece mucoasa intestinală este deosebit de sensibilă, iar virușii pot pătrunde mai ușor în fluxul sanguin.
Un alt factor de risc este manipularea produselor sanguine infectate. Produsele sanguine infectate pot fi ace de colectare a sângelui pe care consumatorii de droguri le folosesc. Acești oameni au, de asemenea, un risc mai mare de a se infecta decât restul populației. Dar nu numai ace, ci și transfuziile de sânge sunt o sursă de pericol, cu toate acestea, orientările din Germania sunt foarte stricte, astfel încât probabilitatea de a fi infectat cu HIV este extrem de scăzută.
Un alt grup de risc sunt persoanele care lucrează în domeniul medical. Trebuie luat sânge de la pacient ca parte a testelor de laborator. Este foarte posibil să vă înțepați cu un ac după ce ați luat sânge de la un pacient (o așa-numită vătămare a acului). Profilaxia post-expunere poate fi luată dacă pacientul are o infecție HIV cunoscută. Profilaxia post-expunere constă în terapia antivirală, care este foarte probabil să împiedice transmiterea virusului. Ar trebui luată cât mai curând posibil. Dacă este posibil în primele 24 de ore.
În rezumat, se poate spune că riscul de infecție prin transmiterea HIV este scăzut. Prin respectarea anumitor măsuri, cum ar fi utilizarea de prezervative sau utilizarea de ace sterile, riscul poate fi redus în continuare. Dacă, totuși, se produce un accident și se suspectează o infecție, trebuie consultat imediat un medic pentru a putea profilaxia după expunere.
Simptomele infecției cu HIV
Boala HIV se desfășoară în mai multe etape.Din acest motiv, simptomele diferă în etapele respective și fac posibilă evaluarea cursului bolii.
Simptome în prima etapă:
Aceasta este o infecție acută cu HIV. Simptomele sunt de obicei nespecifice și seamănă cu gripa. Pot apărea febră, oboseală, erupții cutanate, dureri abdominale, diaree și umflarea ganglionilor. În această fază, replicarea virusului este deosebit de mare și deci riscul de infecție.
După una până la două săptămâni, simptomele scad și urmează o fază de latență fără simptome. Sistemul imunitar poate combate virusul într-o oarecare măsură.
Simptome din a doua etapă:
Sistemul imunitar este acum slăbit și nu mai poate lupta eficient cu agentul patogen. Drept urmare, replicarea virusului crește din nou. Pot apărea febră (> 38,5), scădere în greutate și transpirații nocturne. Ganglionii limfatici se pot umfla și se poate dezvolta o senzație de oboseală. Diareea cronică, adică diareea care durează mai mult de o lună, poate fi, de asemenea, simptomul unei infecții cu HIV progresivă. Pe lângă aceste simptome nespecifice, organele individuale pot fi, de asemenea, afectate. Acest lucru poate afecta inima sau nervii (așa-numita polineuropatie periferică asociată cu HIV). Există, de asemenea, o reducere a globulelor albe din sânge (așa-numitele neutropenii). Aceasta duce la un sistem imunitar slab, ceea ce crește riscul de infecții. În acest context, un atac fungic poate apărea în nazofaringe sau în zona genitală.
Simptome din etapa a treia:
A treia etapă nu mai este denumită infecție cu HIV, ci ca boală SIDA. În această etapă, infecția a progresat până la dezvoltarea bolilor care definesc SIDA. Este vorba despre boli precum pneumonia Pneumocystis jirovecii, infecția fungică a esofagului, infecțiile cu citomegalie, toxoplasmoza cerebrală sau encefalita HIV. De asemenea, pot apărea cancere precum sarcomul Kaposi sau limfomul non-Hodgkin.
Aflați totul despre acest subiect aici: Simptomele HIV
Erupția cu HIV
Erupția este de obicei un simptom în stadiu incipient. Apare de obicei pe trunchi - adică în principal în piept, zona stomacului și pe spate. Erupția cutanată se manifestă sub formă de înroșire și noduli mici, neplăcuți. După ce infecția acută a scăzut, erupția va dispărea de obicei.
Erupția poate reapărea mai târziu. Poate să apară o erupție cutanată foarte specifică, mai ales când virusul varicelei zoster se reactivă. Acest virus provoacă varicela la pacienții sănătoși și persistă în celulele ganglionilor pe viață. Datorită sistemului imunitar slăbit, acest virus poate acum să se reproducă din nou și să provoace zona zoster (lat. Herpes zoster). Aceasta duce la o erupție dureroasă care este localizată doar pe o parte a corpului și apare într-un segment special. Zosterul apare în a doua etapă a infecției cu HIV și este un indiciu al creșterii imunosupresiei.
Umflarea ganglionilor limfatici la HIV
Umflarea ganglionilor limfatici este un simptom nespecific, deoarece ganglionii limfatici acționează ca o stație de filtrare și produc o parte din limfocite. Limfocitele aparțin globulelor albe din sânge și sunt importante pentru sistemul imunitar. Diverse boli pot declanșa limfadenopatie, adică umflarea ganglionilor limfatici - acestea sunt de obicei boli inofensive.
O infecție acută cu HIV activează, de asemenea, sistemul imunitar și duce la creșterea producției de limfocite. Rezultă limfadenopatia. Ganglionii limfatici se pot umfla din nou și se extind din nou pe măsură ce boala progresează. În cea de-a doua etapă a infecției cu HIV, apare de obicei umflarea generalizată a ganglionilor limfatici, care nu dispar. Cu toate acestea, ganglionii limfatici se pot umfla doar local. Defectul imunitar poate provoca infecții suplimentare care duc doar la umflarea locală. Un exemplu în acest sens este reactivarea tuberculozei - de obicei afectează numai ganglionii limfatici din zona gâtului.
Pe lângă infecții, cancerul poate duce și la umflarea ganglionilor limfatici și, prin urmare, ar trebui să fie examinat de un medic, mai ales dacă infecția cu HIV a existat de mult timp. Dacă infecția cu HIV a ajuns în stadiul SIDA, apar limfoame non-Hodgkin (tumoră malignă a ganglionului limfatic).
Aflați mai multe despre acest subiect aici: Umflarea nodului limfatic.
Modificările la nivelul limbii la HIV
Modificările limbii pot apărea ca parte a unei infecții cu HIV. Sunt posibile acoperiri albe care pot fi decupate. Cauza acestui lucru este un atac fungic, candidoza. Ciuperca se găsește pe mucoasa bucală a tuturor. Cu toate acestea, este ținut sub control de un sistem imunitar intact. Cu o imunodeficiență există o înmulțire crescută a ciupercii. La un stadiu avansat, esofagul poate dezvolta infecții fungice, care este o boală care definește SIDA.
Leucoplakia orală și păroasă poate apărea și pe limbă. Această boală este cauzată de reactivarea virusului Epstein-Barr. Pe limbă apar depuneri albe care nu pot fi îndepărtate. De cele mai multe ori, modificările apar pe partea limbii.
Citiți mai multe despre subiect aici: Candidoza.
Tusea HIV
Tusea este un simptom foarte nespecific al bolii și poate fi declanșată de numeroase boli. O tuse poate apărea, de asemenea, ca parte a unei infecții cu HIV. De obicei, această tuse este foarte persistentă și nu are o cauză aparentă.
Mai mult, pneumonia (așa-numita pneumonie Pneumocystis jirovecii) se poate dezvolta în stadiul avansat al infecției cu HIV. În acest caz, apar simptome suplimentare, cum ar fi scurtarea respirației.
Practic, medicul trebuie să clarifice o tuse fără o cauză identificabilă și persistență. Boli grave, precum infecția cu HIV, ar putea fi ascunse în spatele ei.
Diaree la HIV
Diareea este un simptom comun al infecției cu HIV. Acesta este un simptom relativ nespecific care poate apărea și în cazul altor boli.
În contextul unei infecții acute, poate apărea diaree, care dispare după una până la două săptămâni. Sistemul imunitar poate menține virusul HIV sub control pentru o anumită perioadă de timp, iar faza acută este urmată de o fază de latență asimptomatică. Cu toate acestea, există un deficit imunitar în creștere, care se manifestă în diferite boli sau simptome. În a doua etapă, există de obicei diaree cronică care nu poate fi explicată de nicio altă boală.
Sarcomul Kaposi la HIV
Sarcomul Kaposi este o boală care definește SIDA - apare numai în stadiile avansate ale unei infecții cu HIV.
Cancerul este cauzat de virusul herpetic uman 8 (HHV-8). Pe piele, pe mucoase și în intestine apar pete roz sau maro. Cel mai adesea, sarcomul este pe pielea brațelor și picioarelor. De obicei, nu declanșează alte simptome - nu există durere sau mâncărime. În unele cazuri, sarcomul Kaposi poate afecta și ganglionii limfatici și poate duce la acumularea de lichid (cunoscut sub numele de limfedem).
Terapia constă în tratarea infecției cu HIV. Când sistemul imunitar se îmbunătățește, sarcomul Kaposi dispare. Dacă tratamentul cu HIV nu a fost încă inițiat, acest lucru este recomandat. Dacă se utilizează terapia medicamentoasă, aceasta trebuie schimbată.
Puteți găsi mai multe informații pe pagina noastră principală Sarcomul lui Kaposi.
Diagnosticare de diagnoză
Testul HIV
Testarea HIV se realizează într-o schemă în două etape - mai întâi este efectuat un test de căutare, care este confirmat printr-un test de confirmare. Testul de căutare este o procedură imunologică - așa-numitul test ELISA. Anticorpi specifici pot lega antigenul în plicul virusului. Această legare poate fi măsurată enzimatic sau prin fluorescență.
Dacă testul ELISA este pozitiv, se efectuează un test Western blot pentru confirmare. Efectuarea acestui test este ceva mai complexă. Unele proteine HIV sunt transferate într-o membrană specială. Sângele pacientului este apoi adăugat - dacă sunt prezenți anticorpi împotriva HIV, se leagă de proteinele din membrană. În plus, Western blot permite, de asemenea, distincția între HIV 1 și HIV 2.
Un test pozitiv ELISA și Western blot face posibilă diagnosticarea infecției cu HIV. Dacă testul ELISA se dovedește pozitiv, dar acest lucru nu poate fi confirmat printr-o procedură Western blot, se realizează un PCR. O PCR (reacția în lanț a polimerazei) duplicează ARN-ul virusurilor și poate detecta foarte precis dacă există o infecție cu HIV și cât de mare este concentrația virusului. Întrucât această procedură este foarte scumpă, se folosește numai pentru întrebări imprecise.
Aflați aici totul despre subiect: Testul HIV.
Un test HIV este atât de sigur
Pentru a face un diagnostic de infecție cu HIV, mai mult de un test HIV trebuie făcut întotdeauna. De obicei, în acest scop se utilizează o metodă ELISA și o metodă Western blot. Puteți detecta o infecție cu HIV cu o probabilitate foarte mare.
Cu toate acestea, există o lacună de diagnostic - în primele săptămâni de la infecție, organismul nu a făcut încă anticorpi împotriva virusului HIV. Fără acești anticorpi, testul va fi negativ. Din acest motiv, dacă există o suspiciune puternică de infecție cu HIV, testul trebuie repetat după câteva săptămâni. O infecție este pozitivă cel târziu după 12 săptămâni, astfel încât o repetiție ar trebui să fie orientată în această perioadă.
Dacă rezultatele nu sunt clare, un PCR poate fi efectuat pe lângă procedura ELISA și Western blot. Aceasta este o metodă de detecție foarte precisă care poate oferi un rezultat fiabil.
Testul rapid
Testul rapid poate fi, de asemenea, efectuat independent la domiciliu de către oameni laici. Ca și celelalte metode, testul detectează anticorpi împotriva HIV. Cu toate acestea, trebuie luat în considerare faptul că o infecție cu HIV poate fi exclusă doar la 12 săptămâni după expunere, deoarece organismul are nevoie de timp înainte de a putea produce anticorpi.
Pentru a face acest lucru, mai întâi trebuie extras sânge. Acest lucru poate fi luat din vârful degetului sau din lobul urechii. Apoi puneți sângele în testul rapid și așteptați aproximativ 15 - 30 de minute. Dacă acest test este pozitiv, trebuie să vedeți un medic care ar trebui să facă un alt test HIV pentru a confirma rezultatul. Dacă rezultatul este negativ, se recomandă repetarea acestuia după câteva săptămâni pentru a obține securitate. Dacă aveți îndoieli, este de asemenea recomandat să vă adresați unui medic.
Citiți mai multe despre subiect aici: Testul rapid HIV.
Terapia
Încă nu există un remediu pentru o infecție cu HIV. Cu toate acestea, nu este o condamnare imediată la moarte. Medicamentele în continuă îmbunătățire mențin și îmbunătățesc în mod semnificativ calitatea vieții. Acestea sunt rezumate sub termenul de terapie antiretrovirală, adică un tratament care este orientat în mod special împotriva comportamentului special al acestui tip de virus.
Acum există o serie de ingrediente active diferite care atacă diferite părți ale ciclului de viață al unui virus. De exemplu, penetrarea virusurilor în celula T poate fi suprimată în acest fel. De obicei, sunt combinate cel puțin trei ingrediente active diferite. Se vorbește apoi despre așa-numita terapie antiretrovirală extrem de activă (PĂR). Cu ajutorul acestei forme de terapie, acum este posibilă o speranță de viață normală dacă tratamentul este început în timp util.
Cu toate acestea, medicamentele extrem de eficiente provoacă multe efecte secundare. În funcție de ingredientul activ, pot apărea tulburări metabolice, de exemplu, în zona nervilor sau a formării sângelui. Deoarece medicația trebuie luată permanent, este important să se cântărească efectele secundare împotriva eficacității pentru a găsi o terapie individuală optimă. Eficacitatea este verificată regulat. Numărul de celule T, dar și cantitatea de viruși din sânge joacă un rol aici.
Pentru mai multe informații, consultați: Terapia SIDA.
Aceste medicamente sunt utilizate pentru HIV
O infecție cu HIV ar trebui întotdeauna tratată, altfel sistemul imunitar va fi distrus. Există numeroase medicamente diferite care inhibă replicarea virusului și au un efect benefic asupra cursului bolii.
Există cinci clase importante de substanțe în terapia HIV:
-
Inhibitori nucleozidici invers ai transcriptazei (de exemplu lamivudină, abacavir, emtricitabină)
-
Inhibitori de transcriptază inversă a nucleotidelor (de exemplu, tenefovir)
-
Inhibitori non-nucleozidici ai revers-transcriptazei (de exemplu, efavirenz, nevirapină, etravirină)
-
Inhibitori de protează (de exemplu, darunavir, atazanir, lopinavir)
-
Inhibitori de integrază (de exemplu, raltegravir, elvitegravir, dolutegravir)
Pentru a obține un succes terapeutic optim, diferitele clase de substanțe sunt combinate. Opțiunile comune de combinație sunt utilizarea a 2 inhibitori nucleozidici sau nucleotidici inversa transcriptază și a 1 inhibitor integrază. O altă alternativă este combinația de 2 nucleozide sau inhibitori de nucleotidă inversă transcriptază și un inhibitor invers de transcriptază non-nucleozidică. Este, de asemenea, posibil să se ia 2 inhibitori nucleozidici sau nucleotidici revers transcriptază și un inhibitor de protează.
Unele dintre aceste preparate sunt disponibile în combinații fixe, astfel încât un pacient să nu fie nevoit să ia multe tablete diferite și să nu piardă evidența lucrurilor.
Terapia poate fi variată individual și poate fi schimbată și în curs. Aportul regulat este important pentru pacient, deoarece aportul inconsecvent poate duce la dezvoltarea rezistenței. Aceasta înseamnă că virușii dezvoltă un mecanism și medicamentele nu mai pot funcționa. Aceasta poate avea un efect foarte nefavorabil asupra bolii unui pacient. În plus, terapia cu HIV trebuie continuată o viață întreagă. Din fericire, pacienții cu HIV au o speranță de viață normală cu un tratament bine controlat.
Care medic tratează HIV?
Întrucât tratamentul HIV este destul de complex, trebuie să consultați un medic specializat în HIV, care poate evalua mai bine evoluția bolii și care cunoaște bine opțiunile de terapie. De regulă, este vorba de medici care și-au încheiat studiile de specialitate în bolile infecțioase și care s-au concentrat asupra pacienților cu HIV.
Aidshilfe din Germania are un director cu o listă de medici specializați în HIV - astfel încât să găsiți o practică în apropiere. În mod alternativ, unele clinici au ambulatoriu HIV pe care le puteți vizita.
Acestea ar putea fi semne de infecție cu HIV
Semnele infecției cu HIV sunt foarte variabile și depind de stadiul bolii. În stadiul inițial, pot apărea simptome asemănătoare gripei, cum ar fi febra, durerea în gât, oboseala și umflarea ganglionilor limfatici. Greață, diaree sau erupții cutanate sunt, de asemenea, posibile semne. În această fază, încărcătura virală este deosebit de mare - organismul combate activ virusul și îl poate ține sub control sub control. Urmează așa-numita etapă de latență. În această fază nu există niciun fel de reclamații. Cu toate acestea, sistemul imunitar nu poate controla virusul pentru totdeauna și în timp virusul se înmulțește și distruge celulele imune din corpul nostru, provocând o deficiență imunitară. Din cauza acestei deficiențe imune, se dezvoltă diverse alte boli, care se exprimă diferit.
A doua etapă poate include pierderea în greutate, o temperatură ușor ridicată și diaree cronică. În plus, mucoasa bucală poate avea o acoperire albicioasă, ceea ce indică o infecție fungică (așa-numita tuse orală). Această ciupercă poate afecta, de asemenea, membrana mucoasă din zona genitală și poate provoca tulburări genitale. În plus, parametrii de laborator pot fi schimbați în timpul unui test de sânge. Hemoglobina, adică celulele roșii din sânge și unele celule imune, sunt reduse sever. Dacă apar aceste complexe de simptome, trebuie efectuată o investigație mai detaliată. Deoarece este tratată mai devreme o infecție cu HIV, cu atât sunt mai puține complicații grave.
În a treia etapă, semnele sunt foarte variabile - sistemul imunitar este puternic slăbit și stadiul SIDA este atins. Pneumonia, cum ar fi pneumonia Pneumocystis jirovecii sau infecția fungică a esofagului sunt semne ale ultimei etape. Aceste boli chiar definesc stadiul SIDA. În acest stadiu cel târziu, trebuie să se realizeze un diagnostic mai detaliat. Tratamentul medicamentos pentru HIV ar trebui, de asemenea, să fie inițiat. Majoritatea acestor boli dispar atunci când sistemul imunitar este restabilit.
Acest articol vă poate interesa și: Simptomele SIDA.
Cum evoluează boala?
Cursul bolii depinde de momentul diagnosticării. Infecția cu HIV descoperită într-un stadiu incipient a afectat doar marginal sistemul imunitar. O terapie bine ajustată permite organismului să se regenereze și să consolideze sistemul imunitar.
Cu toate acestea, dacă infecția cu HIV este descoperită prea târziu, sistemul imunitar poate fi afectat într-o asemenea măsură încât pot apărea și alte infecții oportuniste. Aceste infecții sunt boli care nu au efect asupra oamenilor sănătoși. Sistemul imunitar poate lupta împotriva acestor agenți patogeni fără probleme. Cu toate acestea, situația este diferită în cazul persoanelor infectate cu HIV - acești agenți patogeni oportuniști pot declanșa boli care duc la complicații grave. De exemplu, se pot dezvolta limfoame (tumori maligne ale sistemului limfatic). Pe lângă tratamentul HIV, acestea necesită terapie suplimentară. Mai mult, poate duce la un sindrom de irosire. Aceasta descrie oboseala cronică și pierderea în greutate care nu pot fi explicate prin alte cauze. De asemenea, memoria se poate deteriora, deoarece virusul dăunează sistemului nervos.În acest fel, se poate dezvolta demența asociată HIV care nu se rezolvă mai mult.
Un diagnostic precoce și inițierea terapiei determină astfel cursul bolii în mod semnificativ. Pacienții care au fost diagnosticați cu infecție HIV într-un stadiu incipient și care își iau în mod constant medicația au un prognostic foarte bun. Speranța lor de viață este aceeași cu speranța de viață a populației.
HIV și depresia - care este legătura?
Depresia este o boală comună care însoțește infecția cu HIV. Aproximativ 40% dintre pacienții infectați cu HIV suferă de depresie în timpul bolii. Cauza acestui lucru este stresul psihologic cauzat de infecție. Cei afectați se gândesc prea mult la boala lor și devin pesimiști. De asemenea, poate duce la izolare socială, deoarece infecția cu HIV este încă caracterizată de multe stigme. Izolarea crescândă și povara infecției cu HIV duc adesea la dezvoltarea depresiei.
La rândul său, depresia poate avea un impact negativ asupra bolii HIV, deoarece terapia poate fi neglijată. Virusul se poate multiplica și uneori dezvolta rezistență la medicamente, ceea ce le face ineficiente. Din acest motiv, depresia nu trebuie neglijată.
Semnele depresiei sunt starea de spirit depresivă, lipsa de listă și oboseala. În plus, pot apărea tulburări de somn, creșterea sau scăderea apetitului și tulburări de concentrare. Dacă aceste complexe de simptome sunt prezente, trebuie consultat un medic de familie sau un psihiatru. Puteți face un diagnostic definitiv și puteți iniția terapia. Pe lângă terapia medicamentoasă, psihoterapia poate ajuta și la depășirea temerilor.
Terapia adecvată a depresiei duce la îmbunătățirea stării de bine și influențează, de asemenea, cursul unei infecții cu HIV.
Aflați mai multe despre acest subiect aici: Depresia.
Stand: Există un remediu în perspectivă?
O vindecare pentru HIV nu a fost încă posibilă. Totuși, speranța nu a dispărut, deoarece a existat un pacient în 2007 care ar putea fi vindecat. În 2019, alte două cazuri de pacienți care s-au putut vindeca au fost prezentate la o conferință internațională SIDA. Cu toate acestea, trebuie să observați mai întâi acești pacienți înainte de a putea face o declarație definitivă despre o cură.
Pacientul care putea fi vindecat avea cancer de sânge și a necesitat un transplant de celule stem. Lucrul special despre acest transplant de celule stem a fost (pe lângă structurile moleculare corespunzătoare ale țesutului pentru destinatar) o mutație a proteinei CCR5. Această proteină este necesară de către virus pentru a intra în celula imună. În cazul unei mutații, virusul nu mai poate intra în celulă și moare. Oamenii de știință cercetează acest mecanism și încearcă să-l folosească pentru noi abordări terapeutice. Primele studii științifice pe acest subiect au fost deja publicate. Poate că cercetătorii vor putea vindeca HIV în viitorul apropiat.
Aspectul juridic
După diagnosticul confirmat și începerea terapiei, din păcate este departe de a se termina pentru cei afectați. Multe probleme morale și chiar legale apar în viața de zi cu zi. De exemplu, ar trebui să fii atent la cine dai aceste informații. HIV nu trebuie raportat, astfel încât medicul curant este supus confidențialității absolute. Numai în cazuri excepționale, de exemplu, dacă medicul a justificat suspiciunea că pacientul întreține relații sexuale neprotejate cu un partener neinformat, poate fi abatut de la.
Dar chiar și rudele și prietenii care au fost încredințați pot fi trimiși în judecată pentru daune-interese dacă sunt trimiși în mod neglijent. Cu toate acestea, cineva care știe că au fost infectați cu HIV este obligat să-și protejeze partenerul sexual de infecția cu prezervativ.
Boala poate fi ascunsă și chiar refuzată în timpul interviurilor de muncă, atât timp cât boala nu afectează negativ locul de muncă. Acest lucru nu se aplică grupurilor profesionale cu risc de transmitere, cum ar fi chirurgii și alți specialiști. Cu toate acestea, infecția cu HIV poate avea și un efect restrictiv asupra piloților, de exemplu, deoarece face ca intrarea în anumite regiuni tropicale să fie dificilă și periculoasă. Colegii de la locul de muncă nu au de obicei riscuri, deoarece nu pot fi infectate prin salivă. Excepție sunt din nou angajați în clinici și laboratoare, unde obiectele ascuțite sunt folosite foarte mult.
Persoanele care suferă de SIDA cu performanță gravă pot fi clasificate ca fiind cu handicap sever și primesc beneficii adecvate.