astm bronsic
definiție
Astmul bronșic este o boală cronică a căilor respiratorii care duce la atacuri de respirație și tuse.
În astm, există o îngustare repetată și bruscă (obstrucţie) căile respiratorii. Dacă astmul a persistat mult timp, poate exista și o reorganizare structurală a căilor respiratorii.

Care sunt simptomele tipice ale astmului?
- Scurtarea respirației asemănătoare atacului
- Tuse seacă
- tuse
- Zgomote uscate când expirați (așa-numitul "stridor")
- Sufocare
- Presiune pe piept
- scurtarea respirației
- în special simptomele nocturne
Citiți mai multe despre acest subiect la: Simptomele astmului bronșic
Scurtă respirație
În astm, apar frecvent atacuri acute de scurtare respirație. Aveți senzația că nu mai puteți respira în mod corespunzător, deoarece căile respiratorii se înghesuie. Acest lucru apare mai ales noaptea sau dimineața devreme. În plus, există zgomote uscate, în special atunci când expirați, care, de asemenea, duc la frică și crește astfel scurtarea respirației. Prin urmare, în timpul acestor atacuri, este foarte important să se încerce să rămână calm și să se normalizeze respirația uniform și într-o manieră concentrată.
Citiți mai multe despre acest subiect la: Scurtă respirație
Bronhiile mucoase
Cauza astmului este inflamația. Acest lucru duce la acumularea multor celule ale sistemului imunitar în plămâni. Ca parte a acestei reacții inflamatorii, există și o formare crescută de secreție subțire care se colectează în bronhiile. Prin urmare, este important să luați și medicamente expectorante în timpul tratamentului și să tuseți mucusul într-o manieră vizată.
Mai multe informații despre acest subiect pot fi găsite la: Bronhiile mucoase
a tusi
Tusea apare adesea în astm, adesea în atacuri și ca răspuns la anumiți stimuli. Întrucât astmul este adesea declanșat de diverși declanșatori, organismul reacționează la acestea cu tuse iritabile uneori violente. Acești declanșatori includ, de exemplu, polen, păr de animale, acarieni de praf din casă sau efort fizic. Pe măsură ce boala progresează, se dezvoltă adesea o tuse cronică, care devine omniprezentă în viața de zi cu zi.
Aceste opțiuni de terapie sunt disponibile
- Evitarea factorului declanșator în astmul alergic
- Desensibilizare (de preferință la o vârstă fragedă)
- Glucocorticoizi inhalatori (de exemplu, budesonidă)
- Beta-simpatomimetice inhalate (de exemplu, sabutamol)
- Antagoniști ai receptorilor pentru leucotriene (de exemplu, montelukast)
- teofilină
- Bromură de tiotropiu
- Biologicals
Citiți mai multe despre acest subiect la:
- Terapia astmului
- Spray de urgență pentru astm
Când am nevoie de cortizon?
În urmă cu aproape doi ani a fost instituit un nou regim în terapia astmului. Aceasta este o așa-numită schemă pas cu pas care este folosită pentru terapia medicamentoasă pe termen lung. Este important să începeți cu cel mai mic medicament posibil și să creșteți acest lucru în funcție de succesul și libertatea împotriva convulsiilor.
Inițial, doar atacurile acute sunt tratate cu ajutorul așa-numitelor beta-simpatomimetice. Dacă acestea nu sunt suficiente și se stabilește o tuse din ce în ce mai cronică, pacientul va trece la terapia de lungă durată în următoarea etapă. Aceasta înseamnă că, de acum înainte, este recomandată și terapia medicamentoasă zilnică. Primul medicament utilizat aici este cortizonul în formă inhalativă sub formă de spray. Debutul acțiunii nu poate fi observat imediat. Efectul complet se desfășoară numai după aproximativ 2 săptămâni. Deci nu este doar pur terapeutic, ci și protector pentru a preveni evoluția ulterioară a bolii. Cortizonul trebuie inhalat de două ori pe zi, doza depinde de preparat.
Mai multe informații sunt disponibile la: Terapie cu cortizon pentru astm
Aceste medicamente sunt utilizate
Terapia medicamentoasă a astmului este foarte diversă și structurată într-o schemă pas cu pas în care diferite medicamente sunt combinate între ele, în funcție de gravitatea bolii.
Un grup este format din beta-simpatomimetice, care lărgesc căile respiratorii și relaxează mușchii bronhiilor. Acestea sunt disponibile atât ca formă de acțiune scurtă pentru atacuri acute, cât și ca formă cu acțiune mai lungă pentru a crește controlul asupra astmului.
Cortizonul joacă, de asemenea, un rol important ca medicament antiinflamator. Este important ca nivelul cortizonului terapeutic să fie construit mai întâi pe parcursul a câteva săptămâni, astfel încât să funcționeze suficient.
Alte medicamente sunt teofilina, care dilată căile respiratorii, dar nu este potrivită în caz de urgență și antagoniști ai receptorilor leucotrienelor, cum ar fi Montelukast.
Dacă toate aceste medicamente nu mai sunt suficient de eficiente, se folosesc așa-numitele biologice. Acestea acționează foarte specific în organism și inhibă în mod specific substanțele de mesagerie care promovează inflamația. De asemenea, au efect anti-alergic. Exemple sunt omalizumab sau mepolizumab.
Citiți mai multe despre acest subiect la: Medicamente pentru astm
homeopatie
Mulți bolnavi de astm iau în mod regulat remedii homeopate pentru a-și îmbunătăți simptomele. Există diferite preparate în funcție de tipul de simptome.
Pentru atacurile spasmodice de tuse, Lobelia inflata, de exemplu, poate fi luată de trei ori pe zi sub formă de cinci globule. Aceasta va potoli tusea și va reduce, de asemenea, respirația excesivă, adică hiperventilarea. Dacă există o tuse crescută cu spută, care de obicei pare albă și apare mai ales noaptea, Kalium iodatum poate ajuta, de asemenea, ca o doză de cinci ori mai mare de globule de trei ori pe zi.
Sambucus nigra cu cinci globule de trei ori pe zi este recomandat pentru dispnee bruscă cu răgușeală. Dacă ai senzația de sufocare, Spongia te poate ajuta cu cinci globule de trei ori pe zi. Acest preparat poate fi de asemenea eficient pentru respirație șuierătoare. Un alt remediu homeopat care poate fi utilizat pentru astm (fie alergic sau cronic), dar și pentru BPOC, este Ammi visnaga.Acest preparat trebuie, de asemenea, luat de trei ori pe zi sub formă de cinci globule.
Exerciții de respirație
În astm, exercițiile de respirație pot avea un efect de susținere și pot reduce situațiile în care există o lipsă acută de respirație. Un element important este frâna de buze, în care buzele se află una peste alta, iar aerul este împins doar printr-o mică deschidere atunci când expirați. Scaunul antrenorului, în care brațele sunt așezate pe coapse în timp ce stau, oferă o ușurare suplimentară pentru mușchii auxiliari ai respirației.
Întrucât tusele asemănătoare atacului apar adesea în contextul astmului, este important să le controlăm și să eliminăm cât mai mult mucus din plămâni. În acest scop, trebuie să se facă o așa-numită toaletă bronșică în fiecare dimineață, deoarece mucusul se acumulează în timpul somnului, în special noaptea cu respirație superficială. Pentru a face acest lucru, mai întâi inspirați adânc. Aceasta este urmată de o ușoară curățare a gâtului și aproximativ jumătate din aer este din nou expirat. Aerul rămas poate fi folosit pentru a tuse ușor mucusul. Întregul lucru trebuie repetat de mai multe ori și integrat în viața de zi cu zi.
Pentru a consolida și mai mult mușchii auxiliari de respirație, vă recomandăm exerciții de întindere pentru mușchii intercostali și întărirea diafragmei.
Mai multe informații despre acest subiect pot fi găsite la: Exerciții de respirație
Cauze, dezvoltare și factori de risc
Astmul este o îngustare repetitivă și bruscă (obstrucţie) căile respiratorii.
Un atac de astm poate fi declanșat de diverși stimuli care nu au efect într-un plămân sănătos, dar declanșează o reacție inflamatorie a mucoasei bronșice într-un astmatic.
Membrana mucoasă se umflă și secretă tot mai mult un mucus dur. Bronhiile devin mucoase și îngustate. În plus, mușchii căilor respiratorii mai mici se contractă ca un spasm, ceea ce face respirația și mai dificilă. Alimentarea cu oxigen în plămâni și, astfel, în organism, se deteriorează; în cazuri extreme, poate apărea o stare de pericol pentru viață.
Citiți mai multe despre acest subiect la: Bronhiile mucoase
Dezvoltarea astmului bronșic este un proces care este influențat de mulți factori și în care, pe lângă factorii de mediu, sunt implicate și predispoziții genetice. Se face o distincție între astmul alergic exogen și astmul non-alergic. Formele mixte sunt comune.
Baza astmului alergic exogen este un răspuns defect al sistemului imunitar. Alergenii posibili sunt: acarienii de praf din casă, mucegaiul, părul animalelor și matreata, polenul și alergenii profesionali, cum ar fi Faina pentru brutar.
Astmul non-alergic este declanșat de o varietate de factori care nu mobilizează sistemul imunitar: efort fizic, aer rece, uneori și aer umed și cald, stres și emoții (râs, plâns, frică).
Cu toate acestea, de cele mai multe ori, ambele forme apar împreună, deoarece de ex. inflamația constantă a căilor respiratorii în astmul alergic la supraexcitabilitatea bronșică (Hiperreactivitatea), ceea ce înseamnă că chiar și cei mai mici stimuli, cum ar fi fumul, parfumul sau aerul rece sunt sensibili, iar membrana mucoasă reacționează în modul descris mai sus.
Alte forme speciale sunt astmul indus de efort (Exercitați astmul), care apare de obicei în faza de relaxare după efort fizic și astm indus de medicamente, declanșat în principal de analgezice care conțin acid acetilsalicilic - ASA pentru scurt (component al majorității comprimatelor pentru cefalee).
În astmul alergic, are loc o disregulare foarte specifică a răspunsului imun (reacția de apărare a organismului), care este îndreptată împotriva substanțelor care nu reprezintă pericol pentru organism. În plus, majoritatea astmaticilor au un nivel crescut de sânge de IgE (I.mmoglobulina E.) pe. IgE este un anticorp special al apărării imune care servește ca mesager în organism pentru a media o reacție alergică.
La începutul bolii, alergenul declanșator la care reacționează organismul poate fi uneori încă determinat. De obicei, totuși, în timp, sunt adăugați tot mai mulți alergeni declanșatori, care este denumit apoi o expansiune a spectrului de alergii. Stimulul inițial nu mai poate fi determinat și evitarea alergenilor declanșatori devine din ce în ce mai dificilă. nu numai să nu faci fără un animal de companie, dar treptat, de asemenea, pe plimbări de primăvară și parfum.
Factorii psihologici joacă și ei un rol. Pe de o parte, pot influența întinderea bolii, iar pe de altă parte, joacă un rol important în combaterea bolii.
Pacienții cu astm bronșic au adesea alte boli care sunt clasificate ca imagini clinice atopice. Atopia este o dorință a organismului bazată genetic de a reacționa la diverși stimuli naturali sau artificiali ai mediului cu un răspuns imunitar excesiv. Pe lângă astmul bronșic, bolile atopice includ, de ex. de asemenea, neurodermatita sau „febra fânului”.
Dacă părinții au boli atopice, riscul copilului de a dezvolta astm este cu până la 50% mai mare.
Citiți mai multe despre acest subiect la: Cauzele astmului
Pacienții care suferă atât de astm, cât și de probleme cardiovasculare nu trebuie să ia medicamentul Korodin. Korodin este utilizat pentru a trata tensiunea arterială scăzută și insuficiența cardiacă. Dacă sunt hipersensibili la medicament, acești pacienți prezintă dificultăți de respirație și atacuri de astm. Pentru informații mai detaliate, citiți subiectul din articol: Pică Korodin
Poate stresul să declanșeze și astmul?
Rolul stresului în dezvoltarea astmului a fost mult timp o problemă foarte controversată. În zilele noastre se crede mai ales că stresul sub formă de conflict mental nu este o cauză de astm. Ceea ce este cert, însă, este că stresul poate avea un efect suplimentar de consolidare asupra dezvoltării astmului. Cu toate acestea, trebuie făcută o distincție și între stresul fizic (adică fizic) și psihologic.
O formă de astm clar definită este astmul de efort, care apare în timpul efortului fizic, deseori în special în timpul efortului fizic în aer rece.
În stresul psihologic acut există adesea o respirație crescută (Hiperventilația), care pe termen lung poate îngreuna respirația. Pentru ca o boală de astm să se dezvolte din aceasta, totuși, trebuie adăugați și alți factori.
În multe cazuri, însă, mai mulți factori, cum ar fi frigul, genetica, polenul și alte influențe de mediu în combinație joacă un rol decisiv în dezvoltarea astmului.
Astmul de la Aspirin® / Ibuprofen
Astmul poate fi cauzat de o varietate de cauze. Unul dintre ele sunt medicamente, în special așa-numitele AINS (antiinflamatoare nesteroidiene), cum ar fi Aspirina® sau ibuprofen. Această formă de astm este cunoscută și sub denumirea de astm analgezic, adică astmul calmant al durerii.
Mecanismele complete din spatele acestui declanșator nu sunt încă pe deplin înțelese. Cea mai comună presupunere este că utilizarea pe termen lung a aspirinei sau a ibuprofenului, de exemplu, schimbă echilibrul între două substanțe importante de mesagerie. Unul este prostaglandina E2, care mărește căile respiratorii și este produsă într-o măsură redusă numai de aspirină. Cealaltă substanță este leucotrienele, care determină căile respiratorii să se contracte și sunt produse mai mult atunci când aspirina este luată mult timp. Acest lucru modifică echilibrul dintre aceste două substanțe în direcția leucotrienelor și căile respiratorii sunt tot mai restrânse. Prin urmare, antagoniștii leucotrienelor sunt de asemenea frecvente în terapie, deoarece inhibă precis leucotrienele.
Adesea, forma de astm analgezic este o boală pulmonară obstructivă cronică, adică BPOC, ca o condiție preexistentă.
Citiți mai multe despre acest subiect la: AINS
Astmul din mucegai
Astmul poate fi cauzat de o varietate de cauze. Nu s-a lămurit încă dacă mucegaiul este o cauză proprie. Dacă există o alergie la un tip de mucegai, acest lucru poate contribui cu siguranță la dezvoltarea astmului. Studiile au arătat, de asemenea, că șederea prelungită în camerele umede promovează dezvoltarea astmului. Prin urmare, dacă mucegaiul este descoperit într-un apartament, renovarea ar trebui să fie întotdeauna efectuată.
Astm rece rece
O răceală simplă nu se poate transforma într-o boală de astm în sine. Mai degrabă, o răceală poate intensifica simptomele unei forme de astm deja existente, deoarece frigul slăbește și căile respiratorii și le atacă de viruși. Aceasta provoacă un proces inflamator crescut în plămâni, iar dificultatea respirației și tusei se pot intensifica. În plus, o răceală poate declanșa un atac acut de astm cu etanșeitatea pieptului și lipsa respirației. Prin urmare, dacă aveți astm și o răceală suplimentară, trebuie să consultați întotdeauna un medic.
Ce este un atac de astm?
Un atac sever de astm poate duce la ceea ce este cunoscut sub numele de atac acut de astm. Aceasta este o agravare semnificativă acută, semnificativă a simptomelor. Cel mai prezent simptom este insuficiența din ce în ce mai mare de respirație, devine din ce în ce mai dificil să respirați și unul începe să sufle. Acest lucru, la rândul său, panică corpul, ceea ce face scurtarea respirației și mai rău. Adesea, cei afectați își folosesc întregul mușchi de respirație auxiliară, ridicându-și mâinile și stând, de exemplu, în așa-numita poziție de portar.
În plus, tahicardia, adică o inimă semnificativ mai rapidă, bataia anxietății, confuziei și cianozei, adică un aport insuficient de oxigen pentru organism, poate cauza probleme de respirație. Prin urmare, este foarte important să calmați persoana afectată. Exerciții de respirație, cum ar fi frâna de buze, administrarea de oxigen și medicamente cu acțiune rapidă, cum ar fi beta-simpatomimetice inhalate sau preparate intravenoase de cortizon, cum ar fi prednisolon, sunt eficiente rapid.
În unele cazuri, atacul de astm acut nu poate fi suficient de redus în ciuda terapiei adecvate și poate apărea așa-numitul status asthmaticus, care poate avea uneori consecințe care să pună viața în pericol. Aceasta este o urgență absolută care trebuie tratată imediat în spital, deoarece lipsa respirației poate duce la o lipsă accentuată de oxigen în organism.
Pentru mai multe informații, consultați: Criză de astm
Așa este diagnosticat astmul
Diverse instrumente de diagnostic pot fi utilizate în funcție de cum s-a dezvoltat astmul. Anamneza, adică conversația medic-pacient și examinarea fizică joacă întotdeauna un rol central în evaluarea inițială. În plus, testele de sânge pot oferi mai multe informații despre tipul și severitatea inflamației. Măsura bolii poate fi mai bine evaluată în radiografia toracică și există numeroase teste funcționale ale plămânilor pentru a determina capacitatea de respirație care este încă prezentă.
Mai multe informații despre acest subiect sunt disponibile la adresa: Cum este diagnosticat astmul?
Aceste teste sunt acolo
Testul funcției pulmonare (numit și „Lufu”) și testul provocării metacolinei sunt utilizate în viața de zi cu zi ca teste pentru examinarea plămânilor în astm. Odată cu funcția pulmonară, diferite volume sunt măsurate cu ajutorul unui aparat bucal special, pacientul aici de ex. vi se cere să respirați și să ieșiți cât de adânc puteți. În testul de provocare de metacolină, administrarea de metacolină (asta determină căile respiratorii se contractă) testează cât de puternic sunt iritați plămânii de această substanță.
Citiți mai multe despre acest subiect la: Testul funcției pulmonare în astm
Consecințele astmului
Dacă boala nu este tratată în mod corespunzător sau dacă tratamentul nu funcționează, există riscul de agravare a atacurilor de astm, unele dintre ele putând pune viața în pericol și necesită tratament medical imediat (status asthmaticus). Pe de altă parte, pot apărea leziuni pe termen lung la plămâni și la sistemul cardiovascular.
Problema fundamentală cu un atac de astm constă în faptul că aerul nu mai poate părăsi plămânii, ceea ce înseamnă că nu poate intra aer proaspăt, chiar dacă în timpul unui atac se pare că persoana în cauză „se varsă de aer”. Pe termen lung, atacurile de astm multiple pot pune o astfel de încordare asupra plămânilor încât exhalația insuficientă face ca plămânii să se umfle prea mult.
Se vorbește aici de emfizem pulmonar. Aceasta duce la o afectare severă și ireversibilă a funcției pulmonare, care se manifestă printr-o scădere a performanței și o rezistență redusă pentru pacient. O altă consecință a suprainflației plămânilor poate fi o slăbiciune a inimii drepte - numită coron pulmonar.
Motivul pentru aceasta este presiunea în continuă creștere a plămânilor cauzată de suprainflația, care pune tensiune excesivă asupra inimii drepte. Toate aceste sechele pot fi evitate cu un tratament adecvat. Prin urmare, este cu atât mai important ca terapia să fie cât mai timpurie și consecventă.
Poți vindeca astmul?
Astmul este o boală inflamatorie cronică. Aceasta înseamnă că țesutul pulmonar este atacat și deteriorat de numeroase celule imune diferite și substanțe mesagere. Din păcate, acest proces nu este complet reversibil pe termen lung și astmul nu poate fi vindecat. După diagnosticarea astmului, este important să ne dăm seama că această boală poate dura toată viața. Cu toate acestea, astăzi astmul poate fi tratat foarte bine și, prin urmare, o viață relativ normală poate fi condusă în ciuda tuturor. Și în multe cazuri, astmul scade într-o asemenea măsură încât cei afectați sunt considerați lipsiți de simptome. Acest lucru poate fi observat în special când diagnosticați copii și adolescenți.
Timpul diagnosticului este decisiv. Dacă astmul apare la copii, de exemplu, numai cu efort, aceasta este adesea interpretată greșit ca o conduită nesportivă și un diagnostic este făcut doar ani mai târziu, când boala este deja avansată.
Ce este triada astmului?
Triada de astm este înțeleasă ca fiind cele trei elemente care joacă un rol decisiv în dezvoltarea astmului. Acestea includ așa-numitul bronhospasm, adică cramperea căilor respiratorii (bronhiile) și edemul mucoasei, adică umflarea mucoaselor datorită creșterii inflamației. Al treilea factor este hipersecreția, adică secreția crescută de mucus din celulele plămânilor, care este cauzată de infiltrarea inflamatorie a plămânilor.
Astmul și sportul - ce trebuie să iau în considerare?
Mulți oameni cred că dacă aveți astm ar trebui să faceți mai puțin efort. Cu toate acestea, aceasta este o mare greșeală, deoarece plămânii pot rezista din ce în ce mai puțin la stres, ceea ce, însă, boala de astm în sine reprezintă cu siguranță pentru căile aeriene.
Factorul decisiv în sport este modul în care este practicat. În primul rând, tipul și intensitatea sportului ar trebui discutate cu medicul, deoarece acesta din urmă depinde în special de cât de pronunțat este astmul și care medicamente sunt deja luate împotriva lui. Sporturile de rezistență, cum ar fi alergarea, înotul sau dansul sunt deosebit de potrivite. Este important să vă ascultați întotdeauna corpul și să încetiniți dacă aveți dureri. Pentru a obișnui plămânii la tulpină, are sens să începeți sportul cu un antrenament lent și continuu, apoi să îl creșteți treptat și să îl adaptați la dificultățile individuale de respirație. În unele orașe din Germania există acum grupuri sportive de astm sau grupuri de sport pulmonar.
Care medic tratează astmul bronșic?
Dacă bănuiți că suferiți de astm, trebuie să consultați un medic cât mai curând posibil pentru a clarifica acest diagnostic și, dacă este disponibil, pentru a iniția terapia adecvată. Pneumologii, așa-numiții pulmonologi, sunt responsabili pentru acest lucru. Unii au, de asemenea, calificarea suplimentară ca pneumo-alergolog. Dacă astmul este un astm alergic, de exemplu datorită acarienilor de praf din casă, poate fi consultat și un alergolog. Sesizarea poate fi emisă de medicul de familie.
Cum diferențiez astmul de BPOC?
Astmul și BPOC sunt cele mai frecvente boli cronice ale tractului respirator, dar diferă în multe moduri importante. În timp ce BPOC provoacă scurtarea respirației doar la efort, în astm apare ca atacuri și nu neapărat prin efort (dar acest lucru se poate întâmpla și). În multe cazuri, astmul este o boală alergică, acest lucru este aproape niciodată în cazul BPOC. O altă diferență importantă este cursul bolii. BPOC este o boală progresivă, în timp ce astmul poate opri temporar boala.
Citiți mai multe despre acest subiect la: BPOC
Ce rol joacă vitamina D în astm?
La fel ca multe alte vitamine (de exemplu, vitamina C), vitamina D oferă un suport enorm pentru sistemul imunitar.În ultimii ani, cercetările s-au concentrat din ce în ce mai mult pe vitamina D și acum există tot mai multe studii asupra acesteia. Cu toate acestea, mecanismele exacte nu sunt încă pe deplin înțelese. Vitamina D este necesară ca substanță mesageră în multe procese de sinteză și metabolice din organism. Cu un nivel suficient de vitamina D, organismul este consolidat în consecință, ceea ce poate avea un efect pozitiv asupra anumitor boli.
Un studiu din Israel a furnizat rezultate interesante: la persoanele cu astm cu un nivel scăzut de vitamina D, boala s-a agravat în timp. În schimb, un nivel crescut de vitamina D este asociat cu o îmbunătățire semnificativă a simptomelor astmului. Prin urmare, este recomandat să consumi suficientă vitamină D. O ședere obișnuită la soare este suficientă pentru asta și nu trebuie neapărat să recurgi la suplimente alimentare direct. Cu toate acestea, dacă se dorește acest lucru, vitamina D3 este recomandată în special.
Pot folosi sauna dacă am astm?
Cu astmul este important să întăriți sistemul imunitar în mod regulat. O vizită la saună este foarte potrivită pentru acest lucru, deoarece stimulează circulația organismului și procesele metabolice. Căldura aerului promovează fluxul de sânge către mucoasele din plămâni, la fel ca și inhalarea vaporilor de apă sau, în funcție de saună, alte substanțe din aer. Efectul relaxant asupra mușchilor este benefic și pentru mușchii auxiliari de respirație, deoarece aceștia sunt deosebit de stresați în atacurile de scurtă respirație.
Frecvență (epidemiologie)
Incidența astmului bronșic, ca și alte boli alergice, continuă să crească brusc. În Germania, aproximativ 10% din copil și 5% din populația adultă sunt afectate.
La copii, astmul bronșic este una dintre cele mai frecvente boli cronice. Dacă părinții au boli „atopice” (de exemplu, alergii), riscul copilului de a dezvolta astm este cu până la 50% mai mare.
Diferențele dintre Germania de Est și Vest sunt acum convergente, în timp ce în Germania de Est ar putea fi observată anterior o incidență semnificativ mai scăzută a astmului bronșic, ceea ce susține presupunerea că anumite condiții de viață (de exemplu, creșterea igienizării) susțin apariția bolii. .
Citiți mai multe despre acest subiect la: boala cronica
Anatomia plămânilor
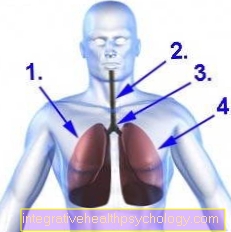
Anatomia și localizarea plămânilor
- plămânul drept
- Windpipe (trahee)
- Bifurcația traheală (Carina)
- plămânul stâng
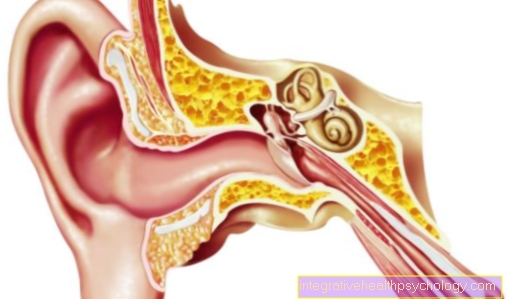
Pentru a înțelege procesele din organism care stau la baza astmului, este necesar să aruncăm o privire mai atentă asupra sistemului respirator uman. Respirația este un proces foarte complex în care sunt implicate mai multe structuri. Pe lângă plămânii, în care oxigenul este absorbit din aer în sânge, căile respiratorii joacă un rol major.
Aerul intră în vânt (trahee) din gură sau nas. Traheea se ramifică în piept într-o ramură dreaptă și partea stângă - numită bronșul principal - și duc la plămânii stânga și dreapta. În plămâni, cele două bronhii principale continuă să se ramifice și să formeze ramuri din ce în ce mai mici, care duc în final la alveole, unde are loc schimbul de gaze. Cu fiecare bifurcație, diametrul bronhiilor conducătoare de aer devine mai mic.
Vă puteți gândi la întregul lucru ca un copac cu susul în jos, de care bulele de aer atârnă ca merele, motiv pentru care întreaga chestie se mai numește arbore bronșic. Sarcina arborelui bronșic nu este doar să ghideze aerul pe care îl respirăm spre alveole, ci asigură și că aerul este încălzit, umezit și curățat când ajunge acolo.
Pentru a îndeplini aceste sarcini, sistemul bronșic este acoperit cu o membrană mucoasă specială. Este foarte bine aprovizionat cu sânge, ceea ce duce la un schimb de căldură între aer și sânge, acoperit cu fire de păr mici în care, de ex. Polenul sau boabele de praf sunt prinse și secretă mucusul, din care aerul absoarbe umiditatea pe măsură ce trece. Toate acestea se întâmplă literalmente într-o singură respirație. Sub membrana mucoasă a căilor respiratorii există un strat de mușchi aranjat într-un inel.
Aceasta permite corpului să regleze diametrul bronhiilor într-o manieră vizată. O îngustare se numește obstrucție, iar lărgirea se numește dilatare. Într-o stare sănătoasă, organismul stabilește această reglementare, de ex. atunci când este expus la stres puternic care necesită o respirație crescută, cum ar fi o alergare continuă / jogging. Prin lărgirea bronhiilor, aerul intră mai ușor în plămâni, ceea ce asigură o mai bună furnizare de oxigen.
Mai multe informații despre acest subiect sunt disponibile la adresa: plămân
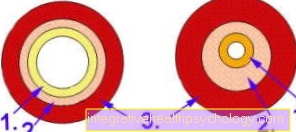
Figura bronhiile
- mucus
- Membrană mucoasă
- musculatură
Consecințele astmului (figura dreaptă)
- Mușchii bronșici (3.) se îngroașă
- Membrana mucoasă (2.) se umflă
- Există mucus din ce în ce mai dur (1.)







.jpg)